En el Post 151 estudiábamos una denervación sin rotura muscular, hoy toca ver el mismo lugar anatómico, pero en este caso tenemos una claro ejemplo de rotura muscular, más concretamente de una desinserción muscular.
Estas imágenes las vimos en el post 88 donde hablaba de la patología habitual, pero me viene fenomenal recordarlo en este post, y compararlo con el Post 151 para que veáis que ciertas patologías, son muy parecidas en sintomatología y/o localización, pero en realidad son muy diferentes en el aspecto ecográfico que presentan.
Revisamos conceptos y crecemos comparando.
We saw these images in post 88 where he talked about the usual pathology, but it is great to remember in this post, and compare it with Post 151 so you can see that certain pathologies are very similar in symptoms and / or localization, but in reality They are very different in the sonographic aspect that they present.
We review concepts and grow comparing.
Vamos…
Paciente varón de 59 años. Acude a la consulta remitido por su médico de cabecera con bulto en la región anterior del tercio medio del muslo derecho en relación con sospecha de rotura fibrilar en dicha localización de varias semanas de evolución, el paciente no refiere haber acudido a urgencias para valoración.
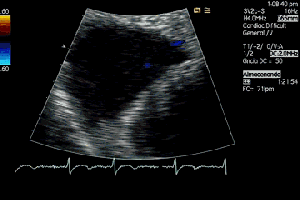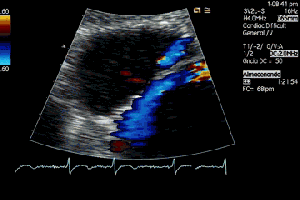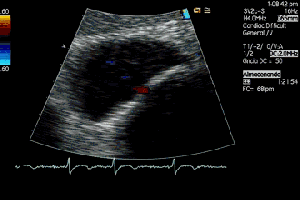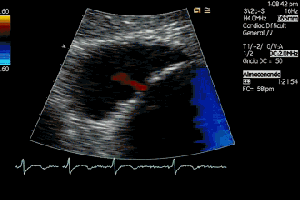
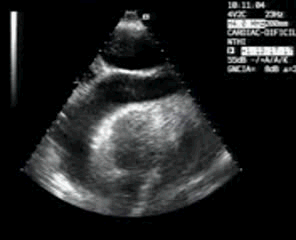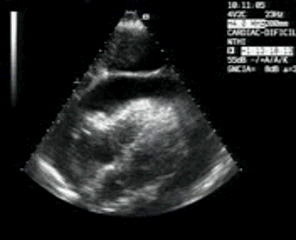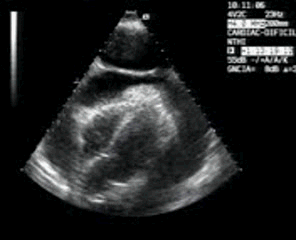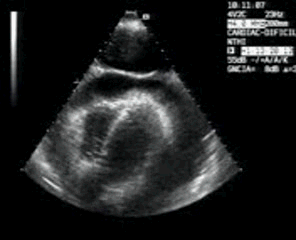
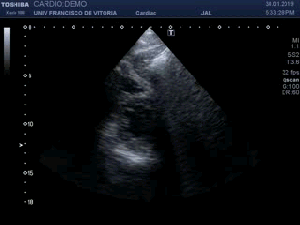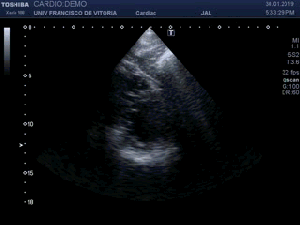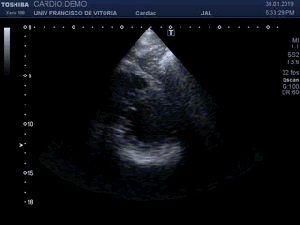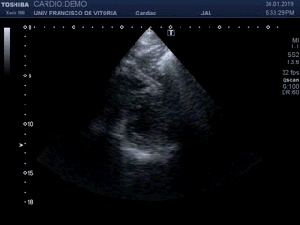
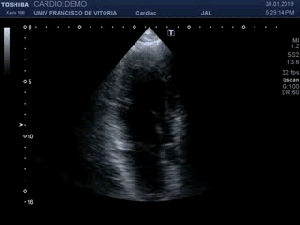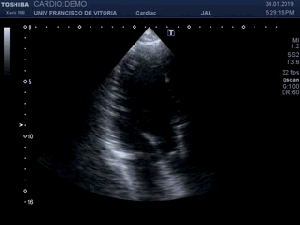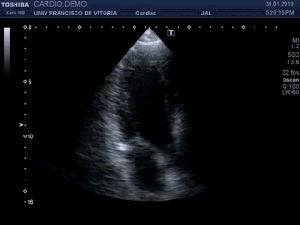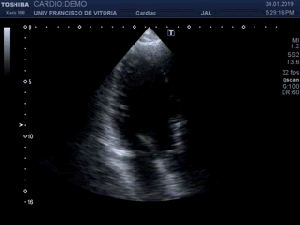
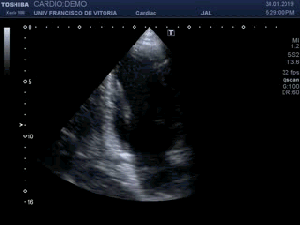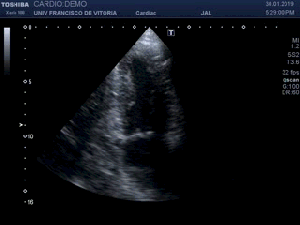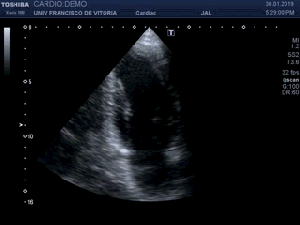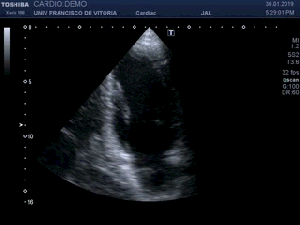
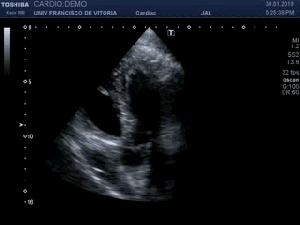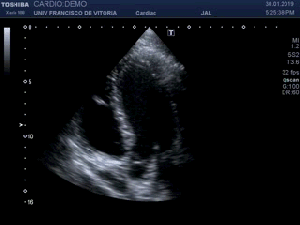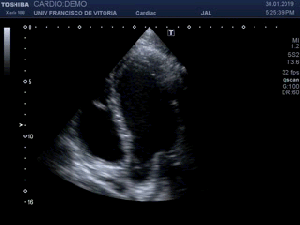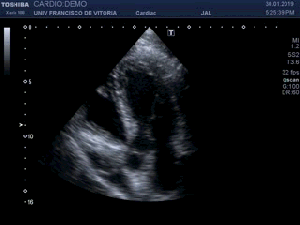
Lo primero que hay que hacer es ir a la zona de interés y comprobar que toda la ecoarquitectura es correcta, en la primera visulización observo una imagen que me llama poderosamente la atención (fig 1).
In Post 151 we studied a denervation without muscle breakage, today we have to see the same anatomical place, but in this case we have a clear example of muscle breakage, more specifically of a muscular disinsertion.
Let’s go …
A 59-year-old male patient. He comes to the consultation sent by his healer with a lump in the anterior region of the middle third of the right thigh in relation to suspected fibrillar rupture in this location of several weeks of evolution, the patient does not report having gone to the emergency room for assessment.
First thing to do is go to the area of interest and check that all the ecoarchitecture is correct, in the first visualization I see an image that draws my attention (fig 1).

Se objetiva un Recto Anterior aumentado de tamaño, heterogéneo y romo, sin continuidad, el Crural normal, profundo, ecográficamente sin cambios.Lo indica la flecha amarilla.
Me deslizo por la cara anterior a buscar la inserción del recto anterior en la rótula, observando que entre la zona de discontinuidad y la rótula, no existe presencia del Recto Anterior, aunque el Crural inserta en su localización. En el trayecto que debiera estar ocupado por el Recto Anterior solo hay una mínima cantidad de líquido filiforme,un hematoma en evolución apoyado sobre la fascia que separa el teórico lugar del Recto Anterior y el Crural, alargado e hipoecogénico lo que supone una lesión no aguda. (Fig. 2)
An anterior rectum increased in size, heterogeneous and blunt, without continuity, the normal Crural, deep, echographically unchanged.
I slide on the anterior side to look for the insertion of the anterior rectus in the patella, observing that between the zone of discontinuity and the patella, there is no presence of the Anterior Recto, although the Crural inserts in its location. In the path that should be occupied by the Anterior Recto, there is only a minimal amount of filiform,an evolving hematoma supported on the fascia that separates the theoretical place of the Anterior Muscle and the Crural, elongated and hypoechoic fluid, which is a non-acute lesion.(fig 2)

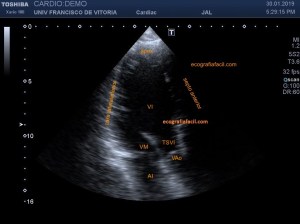
Busco el origen anterior del Recto Anterior derecho se origina en la Espina Anteroinferior del ilion observando que es normal
Lógicamente busco la comparación con el lado contralateral observando que es rigurosamente normal y hacemos foto comparativa para demostrar la patología. (Fig.3).Los cambios son muy evidentes.
I look for the anterior origin of the Right Anterior right originates in the Anteroinferior spine of the ilium observing that it is normal
Logically I look for the comparison with the contralateral side observing that it is rigorously normal and we make comparative photo to demonstrate the pathology. (Fig.3)

Compruebo los hallazgos en ambos planos. (Fig 4).
I check the findings in both planes. (Fig 4)


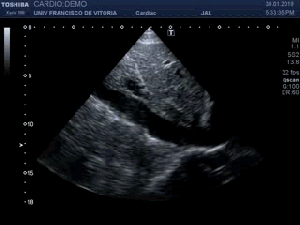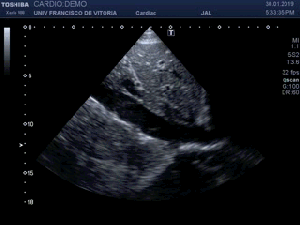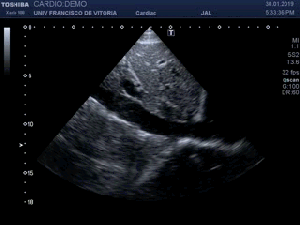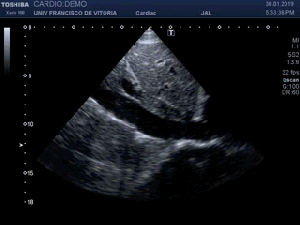
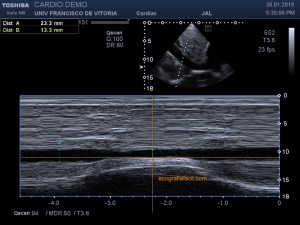
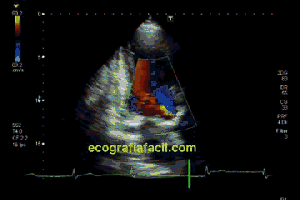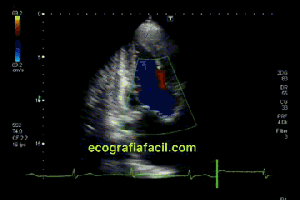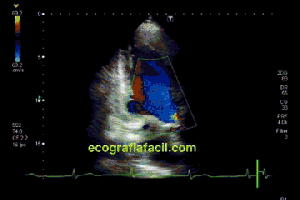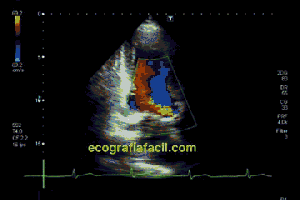
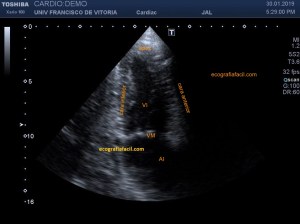
Observa en el corte transverso de la misma región un Recto Anterior sano, ecográficamente perfecto, el de la figura 5,y compara con la imagen inmediatamente superior, figura 4, donde vemos el músculo retraído cambiado en su ecoestructura, edematoso en su contorno, con un aspecto claramente patológico.
Observe in the transverse section of the same region a healthy anterior rectum, echographically perfect, that of figure 5, and compare it with the image immediately above, figure 4, where we see the retracted muscle changed in its ecostructure, edematous in its outline, with a clearly pathological aspect.
Es un caso muy parecido, por su localización, al que estudiamos en el Post 151.
En este caso es una rotura muscular, concretamente, es una desinserción del músculo.