Sabes esto que estás en la playa y quieres hacer una foto, pones el teléfono y te das cuenta que te sale un trocito de nada de playa, pones el teléfono apaisado y entra un poco más, pero no te entra la puesta de Sol, la orilla y las olas…¿cómo lo solucionas?…lo solucionas con una imagen panorámica que es una función de tu cámara donde tú haces una foto y empiezas a mover el teléfono suavemente sin perder la línea del horizonte y cuando has capturado toda la escena paras, el resultado es este:

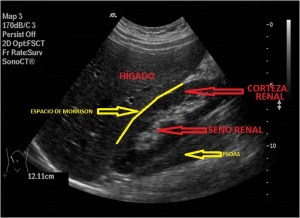
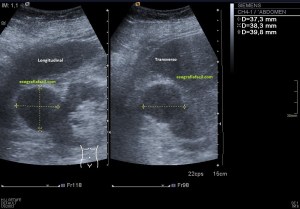
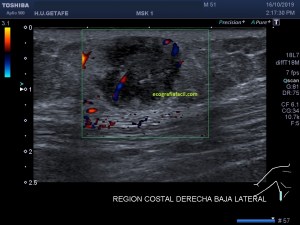
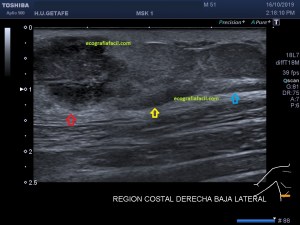
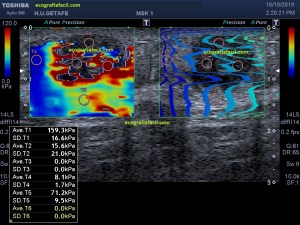
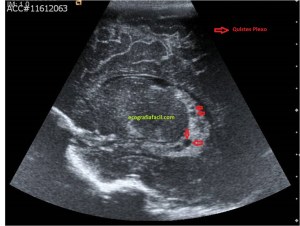
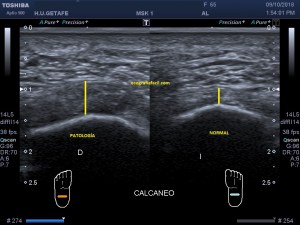
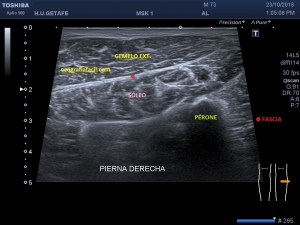
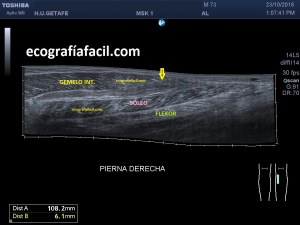
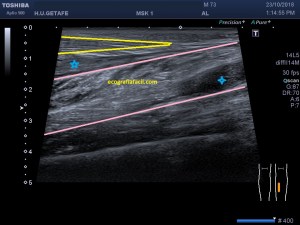
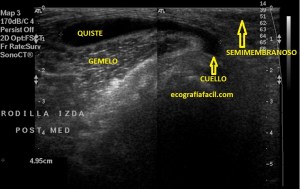
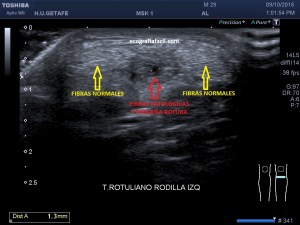
Con la eco pasa igual…cuando queremos estudiar, por ejemplo, el recto anterior del muslo en axial,perfecto…pero en longitudinal, como la imagen 2, se complica porque desde la rótula a la inserción en la cadera, tenemos mucho recorrido. En este caso hacemos lo mismo que cuando hacemos la foto del atardecer…nos ponemos en un extremo, activamos la funciona, recorremos suave y continuamente por la anatomía que queremos fotografiar y ya está…mira la pantalla y no el movimiento de tu mano,como si hicieses la foto, ves la pantalla,pero no como mueves el teléfono.

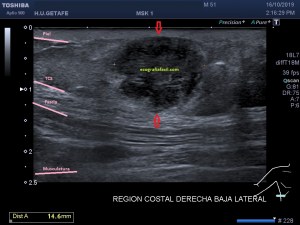
Es muy útil para lesiones que han crecido mucho y no podemos conjugar en una sola imagen, por ejemplo, un lipoma, cuando superan la medida de la huella de la sonda no son medibles, hay que usar «panoramic view», y como este caso, otros muchos.

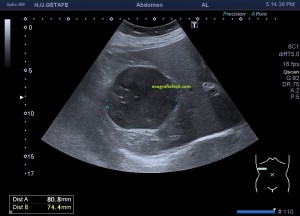
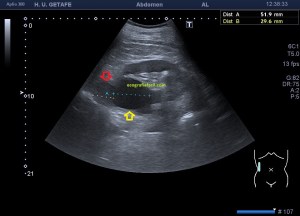
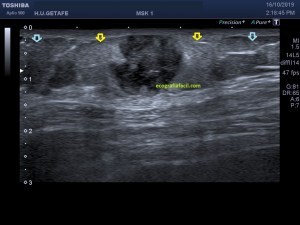
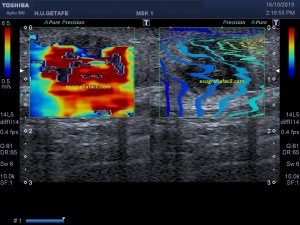
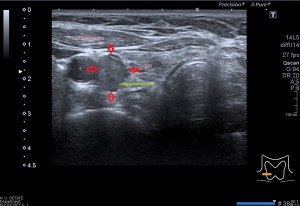
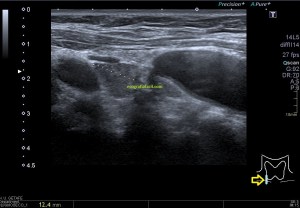
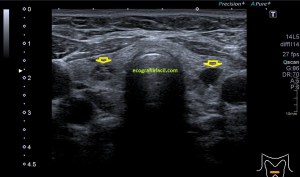
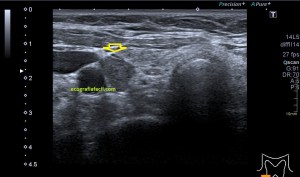
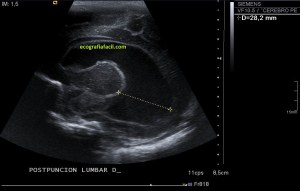
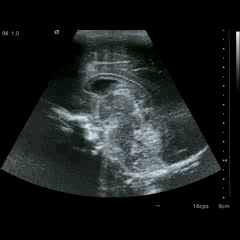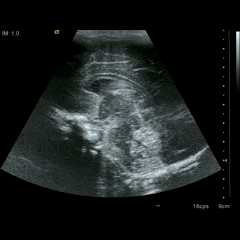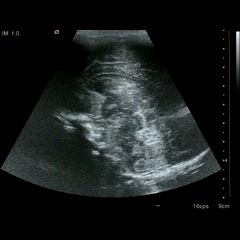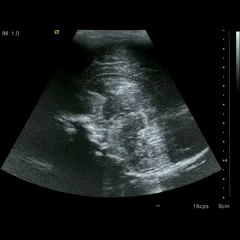
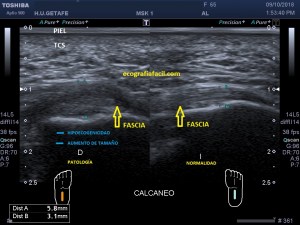
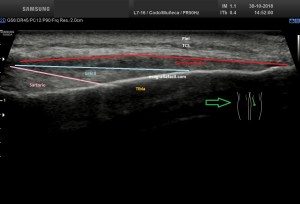
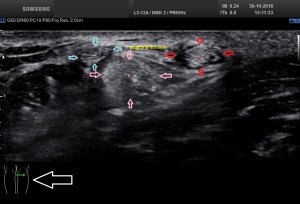
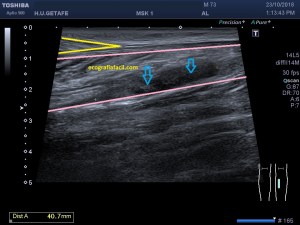
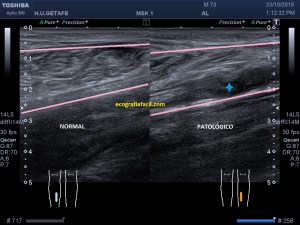
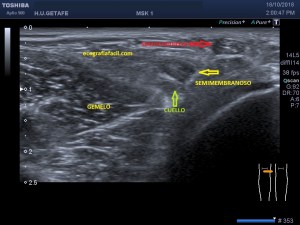
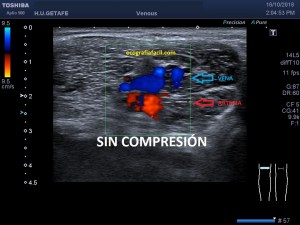
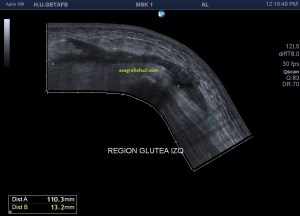
En la imagen 3 ves una imagen de un lipoma, mide 7 cms, la huella de la sonda mide 5cms, la «panoramic view» posee una regla centimetrada que sigue el contorno de la imagen, justo en la profundidad de la misma y lo marca la flecha amarilla. La profundidad la marca la flecha roja y la flecha blanca marca el rango centimetral de los 5cms, fíjate que la línea blanca es ligeramente mayor cada 5 cms. Sirve de referencia, como en la imagen 4 donde ves una colección en el glúteo de más de 10 cms.
Un poco de práctica será suficiente para que te salga bien,exactamente igual que con tu teléfono móvil.
Técnicamente es lo mismo, ambos dispositivos hacen una suma de imágenes que se plasman en un resultado final estupendo. Toda la escena más pequeña, pero más alargada que te da percepción de toda la magnitud de aquello que pretendes estudiar, te quita algo de detalle, pero te sirve para medir perfectamente y además puedes incrementar y mover la imagen con tu track ball…
Cada casa comercial o marca implementa en la consola o menú digital del ecógrafo este ajuste y la nomenclatura de dicho ajuste.
Podemos medir valores superiores a los 15cms con alta calidad de imagen…podemos llegar a medir valores por encima de los 25 cms…es verdad que no todos los equipos tienen este ajuste ecográfico, es decir, es una aplicación y por tanto hay que pagarla.
Para finalizar y como resumen…
En ocasiones el lugar más bonito del mundo no cabe es una sola foto estándar y debemos tirar de panorámicas…y de recuerdos.

Mi casa.
Dije que sería irregular en las publicaciones, no que no habría.
No me quiero desintoxicar, ni sé, ni puedo…ni quiero…Feliz verano.
Por cierto, entra en el el perfil de instagram del blog y si te apetece lo que ves, sigue las instrucciones. El domingo acaba el plazo…