Los Armónicos o frecuencia armónica es un ajuste ecográfico que está muy ligado a la frecuencia de la que hablábamos en el capítulo anterior y que de modo general es un parámetro técnico muy desconocido para la mayoría de los operadores que se sientan frente a un ecógrafo a realizar una eco.
Es un ajuste o parámetro de difícil comprensión en lo que a su formación se refiere, pero es muy útil y vamos a intentar desmenuzar bien su base teórica para que nos ayude a usarlos mejor…
Es un sistema de recepción de ecos para captar señales con una frecuencia el doble o más que la emitida, que solo es posible producirla por la reverberación de los tejidos y nunca por un artefacto. Es decir, yo emito un pulso de ultrasonidos a 5 MHz y recojo ecos de retorno de 10 MHz discriminando los que están por debajo de ese umbral. Uno de los efectos perseguidos con este ajuste es «limpiar» la imagen de aquellos ecos de retorno que no son útiles y «ensucian» la imagen con ese moteado característico de la imagen fundamental de la ecografía.
En resumen, puedo emitir una frecuencia f y recibir aquellos ecos de retorno que sean 2f, 3f o más…
¿Imagen fundamental?, te explico, la imagen fundamental es una imagen primaria, sin armónicos, con sus cosas buenas y sus cosas malas desde el punto de vista diagnóstico, es la imagen de base que nos ofrece el ecógrafo. Esta imagen es susceptible de ser modificada con todos los ajustes que hemos ido explicando hasta ahora y luego, aplicar los armónicos para ver si nos ofrece ese salto de calidad, que se produce casi siempre cuando ponemos los armónicos.
Harmonics or harmonic frequency is an ultrasound adjustment that is closely linked to the frequency that we talked about in the previous chapter and that in general is a technical parameter that is very unknown to most operators who sit in front of an ultrasound machine to perform an echo It is an adjustment or parameter that is difficult to understand in terms of its training, but it is very useful and we are going to try to break down its theoretical base to help us use them better … It is a system of reception of echoes to pick up signals with a frequency twice or more than that emitted, which can only be produced by the reverberation of the tissues and never by an artifact. That is to say, I issue a pulse of ultrasound at 5 MHz and I collect echoes of 10 MHz return discriminating those that are below that threshold. One of the effects pursued with this adjustment is to «clean» the image of those return echoes that are not useful and «dirty» the image with that mottled characteristic of the fundamental image of the ultrasound. In summary, I can issue a frequency f and receive those return echoes that are 2f, 3f or more … Fundamental image ?, I explain, the fundamental image is a primary image, without harmonics, with its good things and its bad things from the diagnostic point of view, is the basic image that the ultrasound machine offers us. This image is susceptible to be modified with all the adjustments that we have been explaining so far and then apply the harmonics to see if it offers that quality jump, which occurs almost always when we put the harmonics.

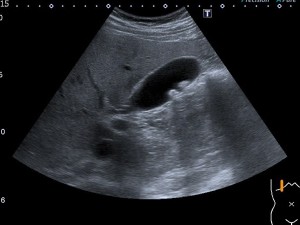
Las diferencias en algunos estudios son extremadamente llamativas, pudiendo llegar a diferenciar estructuras usando este ajuste que con la imagen fundamental se observan dificultosamente. En la imagen anterior, Tendón extensor común de los dedos de la mano. Misma imagen sin y con armónicos. Juzgar vosotros.
The differences in some studies are extremely striking, being able to differentiate structures using this adjustment that with the fundamental image are observed difficultly. In the previous image, Tendon extensor common of the fingers of the hand. Same image without and with harmonics. Judge you.

En la imagen vemos dos imágenes, observamos que la nitidez y la definición de las estructuras es mucho mayor con armónicos que sin ellos.
Los armónicos es un ajuste implementado gracias al avance y la investigación de las casas comerciales en pos de conseguir una imagen mejor. Ya suelen estar integrados en los presets que vienen de fábrica o en la configuración personal que nos ofrece el técnico de aplicaciones cuando nos instala el equipo, una labor vital, por cierto.
Podemos explicar que los armónicos son, ecos de retorno múltiplos de la frecuencia transmitida en origen y que se debe a una propagación de la onda de ultrasonidos donde el componente de alta presión o compresión se transmite más rápidamente que el componente negativo o rarefacción.
Como esta explicación resulta bastante dura, pero no hay otra, puesto que es física pura, vamos a centrarnos en lo que importa en la práctica y que son sus ventajas, las mismas que a continuación te presento esquemáticamente.
In the image we see two images, we observe that the clarity and definition of the structures is much greater with harmonics than without them. The harmonics is an adjustment implemented thanks to the advance and research of the commercial houses in pursuit of achieving a better image. They are usually integrated in the presets that come from the factory or in the personal configuration that the application technician offers us when he installs the equipment, a vital task, by the way. We can explain that harmonics are return echoes multiples of the frequency transmitted at origin and that is due to a propagation of the ultrasound wave where the component of high pressure or compression is transmitted faster than the negative component or rarefaction. As this explanation is quite hard, but there is no other, since it is pure physics, we are going to focus on what matters in practice and what are its advantages, the same ones that I present here schematically.
- Reducen los artefactos y aumentan la resolución.
- Los armónicos o frecuencia armónica mejora la imagen respecto de la frecuencia fundamental, ya que esta debida a las interfases puede resultar poco resolutiva
- Utilizaremos armónicos cuando la imagen fundamental no sea suficientemente buena.
- Es una imagen más nítida ya que “limpia” la imagen fundamental.
- En frecuencias altas ofrece una gran calidad de imagen.
- Con los armónicos reducimos el moteado.
-
They reduce the artifacts and increase the resolution.
-
The harmonics or harmonic frequency improves the image with respect to the fundamental frequency, since this due to the interfaces can be not very resolutive
-
We will use harmonics when the fundamental image is not good enough.
-
It is a sharper image because it «cleans» the fundamental image.
-
In highs frequencies it offers a great image quality.
-
With the harmonics we reduce the mottling.
El moteado es un factor de degradación de la imagen producido por la dispersión de ultrasonidos de pequeños reflectores o pequeñas interfases, mostrando una imagen con un grano característico. En estas pequeñas interfases se producen ecos de retorno que ensucian la imagen y no aportan información porque una parte de los ecos de retorno producidos en las interfases ni siquiera llega al transductor, los eliminamos y nos queda una imagen mejor.
No confundamos, para ir terminando, armónicos con filtros porque no es lo mismo, el armónico es una representación selectiva de los mejores ecos de retorno. Dependiendo del equipo, normalmente de su gama, podemos disfrutar de varios tipos de armónicos.
En la pantalla la imagen armónica se identifica habitualmente dependiendo de la casa comercial acompañando al valor de la frecuencia alguna letra o palabra, en la imagen fundamental, la frecuencia aparecerá como un valor numérico solitario (últimas imágenes).
Los armónicos deben estar siempre a disposición del operador, y se identifican en muchas marcas como THI o tissue harmonic imaging. El uso de los armónicos no es obligatorio, pero recomendable. Siempre asociando su uso a las características del paciente y del estudio.
Mottle is a factor of degradation of the image produced by the scattering of ultrasound of small reflectors or small interfaces, showing an image with a characteristic grain. In these small interfaces return echoes are produced that dirty the image and do not provide information because a part of the return echoes produced at the interfaces does not even reach the transducer, we eliminate them and we have a better image. Let’s not confuse, to finish, harmonics with filters because it is not the same, the harmonic is a selective representation of the best return echoes. Depending on the equipment, normally of its range, we can enjoy several types of harmonics. In the screen the harmonic image is usually identified depending on the commercial house accompanying the value of the frequency some letter or word, in the fundamental image, the frequency will appear as a solitary numerical value (last images). Harmonics must always be available to the operator, and are identified in many brands as THI or tissue harmonic imaging. The use of harmonics is not mandatory, but recommended. Always associating its use with the characteristics of the patient and the study.