En ocasiones podemos ver pacientes que consulta por inflamación de una región anatómica. Es muy fácil que los cambios semiológicos que vamos a ver en este post se den de forma habitual en los miembros inferiores, pero podemos encontrarlos, por diferentes patología a otras regiones anatómicas. Te he enseñado en otros post como se ven las diferentes regiones anatómicas y su ecoarquitectura (que me chifla la palabrita) normal. También de la región que engloba todo el cuepo, que es área piel, tejido celular subcutáneo, en adelante TCS, lo hemos visto, sobre todo en la parte de MSK del BLog.
El caso de hoy es de una paciente que acude a la cita después de que su médico de familia pidiese valoración por una inflamación en la cara interna de su pierna izquierda tras, lo que la paciente comentó, podría deberse a la picadura de un insecto.
La paciente entra en la sala y al colocarse adecuadamente para la exploración percibo que existe un evidente cambio de calibre entre su pierna izquierda y la derecha, sobre todo en la cara interna y posterior, no lo tiene enrojecido, ni nota calor, aunque sí nota pinchazos, no nota dolor.
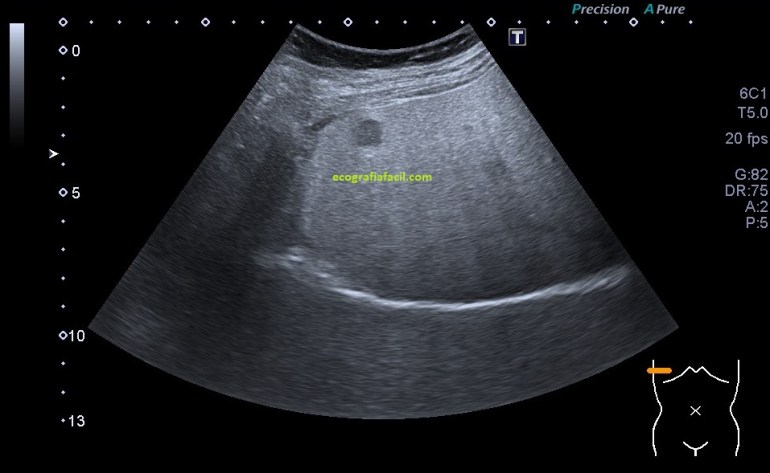
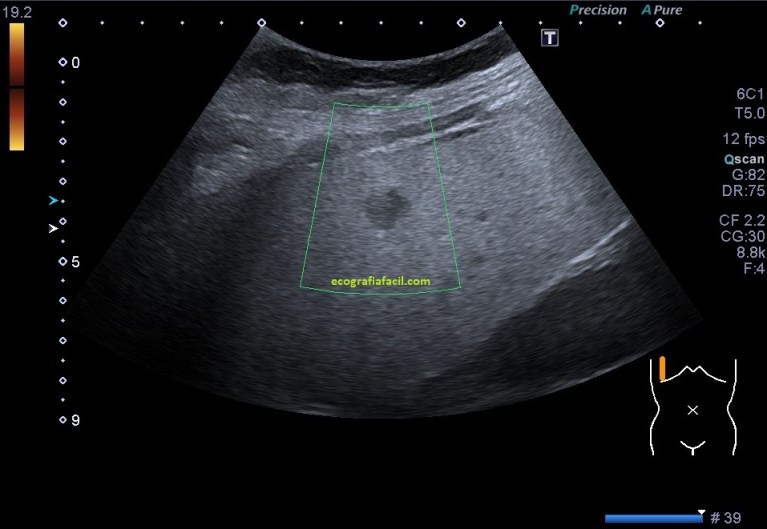
Lo que me encontré al colocar el transductor es esta imagen que ves, la imagen 1:

Después de estudiar la zona a conciencia, en ambos planos, lo que se objetiva es una cambio en la región de la piel y el TCS, la piel se muestra engrosada, ha perdido su homogénea linealidad hiperecogénica y se observa hipoecogénica y heterogénea, debajo de ella, el TCS que tiene un aspecto de nubes con zona hipoecogénicas que las rodean, que es líquido entre la grasa.
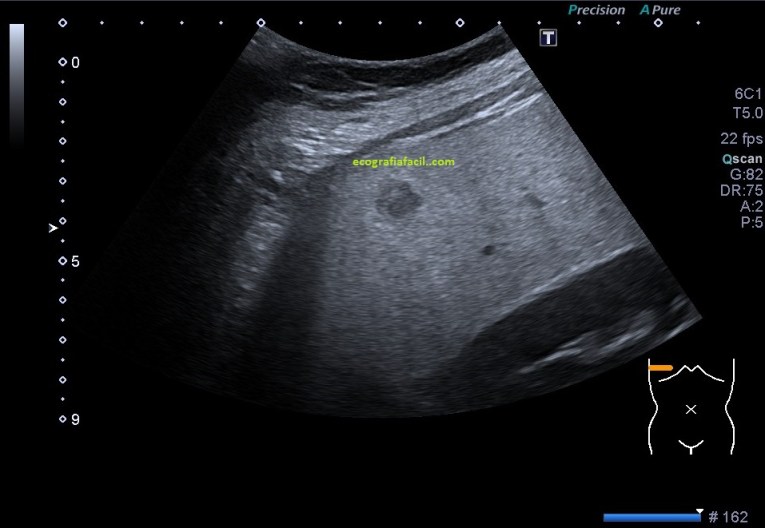
El aumento de partes blandas se corresponde con estos cambios en la ecogenicidad de las partes blandas locorregionales…En la imagen 2 te dejo la comparativa con el lado contralateral al que uno acude siempre que observa una dismetría en un miembro o localización que tenga su lado contralateral normal. En este caso puedes ver los trazos lineales ecogénicos normales del TCS correspondiente a tejido conectivo, la piel conservada y lineal, homogénea y hiperecogenica.

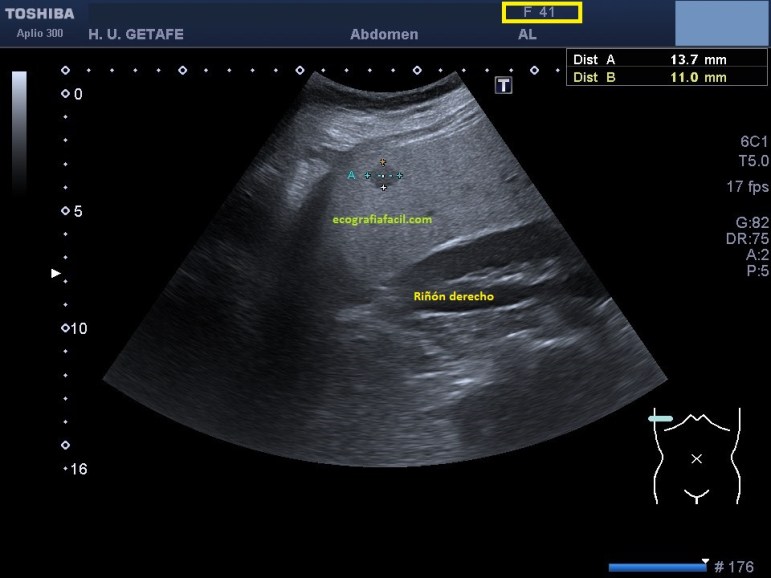
Estos cambios tienen que ver con edema de partes blandas. Buscando la extensión de estos cambios recorrí la pierna izquierda hasta la rodilla, observando cambios en todo el recorrido, estando en el tercio medio y proximal del miembro, la piel algo más conservada, y el TCS hiperecogénico aunque parece que con algo menos de líquido entre la grasa, como muy bien puedes observar en la imagen 3.

El doppler en este caso no arrojó ningún cambio en la vascularización, las venas superficiales eran normales, anecoicas, pequeñas y tubulares en eje largo y redondas en eje corto.
En estadíos más graves, podemos encontrar cambios más importantes si la zona eventualmente se infectase, ocasionando una celulitis bacteriana en la piel, incluso pudiendo ocasionar abscesos que pudieran requerir intervención quirúrgica para drenarlo a niveles más profundos.
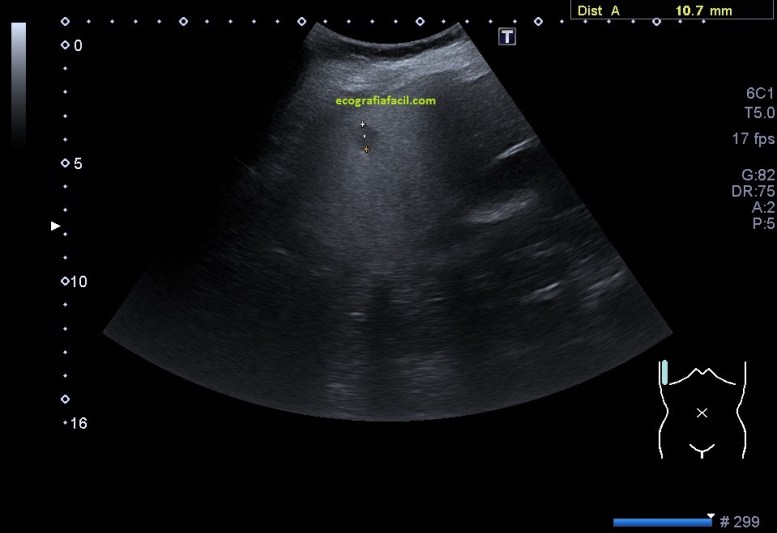
Es lo que ves en este otro caso, imagen 4, 5 y 6, donde se observan estos cambios que has visto en la primera parte de Post, pero además, aquí el caso es diferente, la etiología es distinta y en este caso, la paciente presentaba cambios en partes blandas y un gran absceso infeccioso en profundidad que requirió colocación de un drenaje.
El absceso era de tal calibre que debí usar vista panorámica (imagen 4) que evidenció una medida máxima de 11 cms, si no tienes este ajuste, puedes usar la sonda de baja frecuencia, que tiene peor calidad de imagen, pero permite medidas grandes (imagen 5).


El absceso presenta aspecto anecoico-hipoecogénico en profundidad, podemos verlos de tamaños distintos, este era grande y puedes ver en la imagen 6, como hay dos imágenes tubulares, hiperecogénicas con aspecto de cuerpo extraño que llegan hasta la colección líquida infectada comentada, mira:

Los abscesos pueden pasar desapercibidos sin usamos profundidades de estudio inadecuadas. Es decir, al usar una sonda de alta frecuencia la profundidad que usamos es pequeña, y veremos cambios, pero ten siempre la costumbre, maniática incluso, de buscar en profundidad, usando frecuencias más bajas, dentro del ancho de banda de tu transductor, incluso, usando otras sondas de frecuencias bajas.
La clínica de estas patologías puede ser muy variable, en algunos casos, pueden requerir ingresos. Ante cualquier duda siempre consultar con la radióloga. Es vital tener claros los conceptos semiológicos de ecoestructuras normales para poder reconocer los cambios patológicos.
Semana muy intensa, no estoy llegando a todo, y se me escapan cosas importantes y mañana es domingo y toca currar…Te necesito, Verano.