En el botón 2D encontramos otra función vital además de la representación de la imagen en 2 dimensiones, a la que accedemos presionando este botón.
Encontramos que normalmente este botón tiene la capacidad de girar como una rueda y así intervenimos en el brillo de la imagen de manera global en la pantalla. Esta otra función del botón 2D es la llamada «Ganancia General» o «Gain» y la podemos definir como la capacidad que tenemos de modificar la amplitud del eco (magnitud de onda ultrasónica), resultando una imagen más o menos brillante. Los cambios de la ganancia general afectan a toda la imagen por igual. Dependerá y tendrá que ser adaptada a las características de cada paciente.
Es como si estás escuchando tu programa favorito de la televisión, pero no lo oyes bien y subes el volumen del aparato para poder escuchar correctamente…
In the 2D button we find another vital function besides the representation of the image in 2 dimensions, which we access by pressing this button. We find that normally this button has the ability to rotate like a wheel and so we intervene in the brightness of the image globally on the screen. This other function of the 2D button is called «General Gain» or «Gain» and we can define it as the ability we have to modify the amplitude of the echo (ultrasonic wave magnitude), resulting in a more or less bright image. Changes in the general gain affect the entire image equally. It will depend and it will have to be adapted to the characteristics of each patient. It’s as if you’re listening to your favorite TV show, but you do not hear it well and you raise the volume of the device to be able to listen correctly …


En la marca 1 solo podemos controlar la ganancia general en el botón 2D, en la marca 2 podemos hacerlo en 2D y además en la rueda central que rodea el track ball y que está marcado con la palabra «gain».
La ganancia general interviene por tanto sobre los eco recibidos, es decir, sobre los ecos de retorno, y solo sobre ellos. En la imagen vamos a ver que lo que estamos haciendo al manejar la ganancia general, es intervenir sobre el brillo de la imagen de manera global, como hemos dicho antes, pero quiero que lo veas en imágenes…
In the 1 mark we can only control the general gain in the 2D button, in the 2 mark we can do it in 2D and also in the central wheel that surrounds the track ball and that is marked with the word «gain». The general gain therefore intervenes on the echoes received, that is, on the return echoes, and only on them. In the image we will see that what we are doing when managing the general gain, is to intervene on the brightness of the image in a global way, as we have said before, but I want you to see it in images …

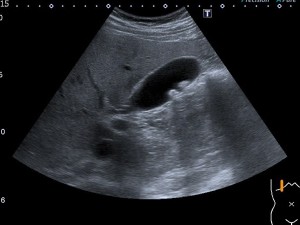
En estas 3 imágenes que vemos, tenemos una imagen que se ve con muy poco brillo, la primera, otra con un brillo óptimo, la segunda y una tercera excesivamente brillante. Tanto la primera como la tercera tienen una ganancia general incorrecta y nosotros la podemos modificar hasta dejar un brillo correcto, como en la imagen segunda.
Por tanto, este ajuste ecográfico o parámetro técnico depende del operador y es modificable por el mismo. Es el operador el que puede intervenir con este comando sobre la imagen. Es importantísimo y además se usa asíduamente, siendo uno de los principales ajustes ecográficos que tenemos que conocer y manejar perfectamente.
Para resumir, la ganancia general interviene en el brillo general de la pantalla, es modificable por el operador y es la capacidad que tenemos de modificar la amplitud de eco, recordemos la magnitudes de la onda ecográfica que estudiamos en el episodio 5… Depende del paciente y del estudio y es función del Técnico, del operador, encontrar la ganancia más apropiada para conseguir la mejor imagen posible para su uso diagnóstico.