Autor: @ecografiafacil.com
406. El Gap y el Signo de Popeye
Ruptura de la Unión Músculo-Tendinosa del Bíceps y el Signo de Popeye
GAP en la Ruptura del Bíceps
La ruptura de la unión músculo-tendinosa del bíceps es un «evento traumático» que se puede identificar mediante ecografía y lo vemos en algunas peticiones de urgencias. En la imagen 1 de este post, el término «GAP» o «Brecha/Hueco» se refiere al espacio de ruptura en la anatomía que se está estudiando. Esta brecha se visualiza como un área sin continuidad en el tejido, indicando una ruptura. Existen diferentes tipos de GAP en función de los tipos del grado de rotura.

GAP o “Brecha/Hueco” se entiende el espacio de ruptura en la anatomía que se esté estudiando.
Retracción Muscular
Cuando se produce una ruptura del bíceps, o de otro grupo muscular, la retracción muscular es común. La imagen 2 muestra esta retracción, donde la cabeza del bíceps (larga) se retrae hacia arriba debido a la pérdida de sujeción en el tendón roto. Si el músculo es bipeneado, como es el caso, la musculatura desinsertada puede verse hiperecogénica, lo que en un músculo es signo ecográfico de patología, ya que por definición, son hipoecoicos o hipoecogénicos.

Cabeza corta del Bíceps, Cabeza larga del Bíceps (Rota), Retracción muscular
(El músculo cuando se retrae suele perder su ecoapariencia hipoecogénica)
Aspecto Hipoecogénico del Tendón
El tendón de la cabeza larga del bíceps, cuando retraído, muestra un aspecto hipoecogénico (te recuerdo que por definición el tendón es hiperecogénico en ecografía cuando está sano y no tiene anisotropía) como se observa en la imagen 3 del post. Esta característica se debe a la retracción y el edema en el área de la ruptura.

Tendón cabeza larga del Bíceps
(El tendón de Bíceps con aspecto hipoecogénico por retracción)
Relación con el Signo de Popeye
La ruptura del tendón del bíceps, especialmente cuando involucra una retracción significativa, puede dar lugar al signo de Popeye. Este signo se caracteriza por una protuberancia en la parte superior o inferior (según si la rotura es en la inserción proximal o distal del tendón) del brazo debido a la acumulación del músculo retraído. El nombre «Signo de Popeye» se debe a la semejanza con los músculos abultados del personaje de dibujos animados Popeye.

La observación de un GAP en ecografía, junto con la retracción muscular y el aspecto hipoecogénico del tendón y del músculo retraido, son indicativos claros de una ruptura significativa del bíceps. Estos hallazgos ayudan a diagnosticar la gravedad de la lesión, el diagnóstico por parte del radiólogo y planificar el tratamiento adecuado, que puede incluir desde rehabilitación hasta cirugía.
En resumen, la identificación de este signo, visualmente puede ayudar al EcoTSID a sospecha este tipo de roturas y estar preparado para estos hallazgos, siempre podemos comparar con el otro lado contralateral, presumible sano.
405. El Debris Ecográfico
En ecografía, el término «debris» se refiere a partículas pequeñas o material no específico que se encuentra flotando dentro de un líquido corporal. Este término es comúnmente utilizado en el contexto de ecografías abdominales, pélvicas y de otros órganos o cavidades corporales.
Pero primero, vamos a comprender el término Debris.
En inglés, el término «debris» se refiere a restos, fragmentos o escombros que resultan de la destrucción o descomposición de algo. Puede aplicarse a una variedad de contextos, incluyendo:
- Construcción y Destrucción: Restos de edificios, estructuras u objetos que han sido demolidos o dañados.
- Naturaleza: Restos de plantas, árboles y otros materiales orgánicos.
- Medicina: Material particulado que se encuentra en líquidos corporales, como los residuos celulares o cristalinos en la vesícula biliar o la vejiga urinaria.
- Espacio: Restos de satélites, cohetes y otras tecnologías espaciales que orbitan la Tierra.
Significado Etimológico de «Debris»
La palabra «debris» proviene del francés «débris», que significa «restos» o «escombros». El término francés «débris» es el plural de «débriser», que significa «romper» o «despedazar». A su vez, «débriser» deriva del prefijo «dé-» (que implica una separación o apartamiento) y «briser» (que significa «romper»).
Desglose Etimológico:
- Dé-: Prefijo francés que indica separación o apartamiento.
- Briser: Verbo francés que significa «romper».
La palabra francesa «débris» fue adoptada al inglés a finales del siglo XVIII, conservando el mismo significado de restos o fragmentos resultantes de la destrucción.
En Resumen Debris, son escombros estructurales en el organismo…
Es habitual encontrarnos este efecto en las pruebas que realizamos habiatualmente en las salas de ecografía.
Contextos Comunes donde se Puede Encontrar Debris en Ecografía:
- Quistes Ováricos:
- Los quistes ováricos pueden contener debris, lo que puede indicar la presencia de sangre antigua, células muertas o incluso infección. Los debris en este contexto suelen aparecer como partículas ecogénicas (que reflejan el sonido) dentro del quiste
- Hidrocele:
- La presencia de debris en un hidrocele puede indicar una variedad de condiciones, incluyendo infecciones, inflamaciones, sangrado o la presencia de cristales o materiales residuales.
- Abscesos:
- En el caso de abscesos, los debris pueden ser una mezcla de pus, tejido necrótico y otros materiales resultantes de la infección. En la ecografía, esto puede aparecer como un área con ecos mixtos o con una apariencia heterogénea.
- Líquido Ascítico:
- En el caso de ascitis, que es la acumulación de líquido en la cavidad abdominal, los debris pueden indicar infecciones (peritonitis bacteriana espontánea) o procesos malignos. Los debris suelen aparecer como ecos móviles dentro del líquido.
- Quistes Renales:
- Los quistes renales también pueden contener debris, especialmente si han sangrado o se han infectado. Los debris en los quistes renales pueden ser un signo de complicación.
- La presencia de debris en un hidrocele puede indicar una variedad de condiciones, incluyendo infecciones, inflamaciones, sangrado o la presencia de cristales o materiales residuales.
- La presencia de debris en un hidrocele puede indicar una variedad de condiciones, incluyendo infecciones, inflamaciones, sangrado o la presencia de cristales o materiales residuales.
Con mucho, donde nos solemos encontrar más en ecografía abdominal el Debris es en Vesícula biliar y en Vejiga, por eso me gustaría dedicarle un espacio especial.
5. Vesícula Biliar:
- En la vesícula biliar, los debris pueden ser indicativos de barro biliar o bilis espesa, que puede preceder a la formación de cálculos biliares o indicar colecistitis.
- Este material puede consistir en células, cristales de colesterol, pigmentos biliares y otros residuos. La presencia de debris en la vesícula biliar puede estar asociada con varias condiciones clínicas.


- Causas Comunes de Debris en la Vesícula Biliar
- Barro Biliar (Sludge Biliar):
- El barro biliar es una mezcla espesa de partículas de colesterol, sales de calcio y bilirrubinato de calcio que se encuentran suspendidas en la bilis. Puede ser un precursor de la formación de cálculos biliares.
- Barro Biliar (Sludge Biliar):

- Colecistitis:
- La inflamación de la vesícula biliar, conocida como colecistitis, puede estar asociada con la presencia de debris. Esto es más común en la colecistitis crónica, donde el estasis biliar facilita la acumulación de material particulado.
- Cálculos Biliares:
- Los fragmentos de cálculos biliares que se desintegran o pequeños cálculos que aún no han crecido lo suficiente para ser considerados cálculos completos pueden aparecer como debris.
- Ayuno Prolongado:
- El ayuno prolongado o la inmovilidad de la vesícula biliar pueden llevar a la formación de barro biliar y debris debido a la estasis de la bilis.
- Enfermedades Hepáticas:
- Las enfermedades hepáticas como la cirrosis pueden afectar la composición de la bilis y llevar a la formación de debris en la vesícula biliar.
6. Vejiga:
- El término «debris vesical» se refiere a la presencia de partículas o material flotante dentro de la vejiga urinaria que se puede observar durante una ecografía. Estos debris pueden representar diferentes sustancias, incluyendo células muertas, cristales, bacterias, sangre coagulada o mucosidad. A continuación, revisamos algunas causas y características comunes de los debris vesicales:
- Causas Comunes de Debris Vesical
- Infecciones Urinarias:
- Las infecciones del tracto urinario (ITU), especialmente las infecciones de la vejiga (cistitis), pueden causar la aparición de debris en la orina. Estos debris pueden consistir en bacterias, glóbulos blancos y células epiteliales descamadas.
- Hematuria:
- La presencia de sangre en la orina (hematuria) puede dar lugar a debris, especialmente si la sangre se coagula. Esto puede ocurrir debido a infecciones, cálculos urinarios, tumores o traumas.
- Cálculos Urinarios:
- Los cálculos en la vejiga o en los uréteres pueden desintegrarse parcialmente, produciendo cristales o fragmentos que aparecen como debris en la vejiga.
- Cistitis Intersticial:
- Esta patología crónica de la vejiga puede causar inflamación y la presencia de células inflamatorias y fibrina en la orina, lo que se puede ver como debris.
- Tumores Vesicales:
- Los tumores de la vejiga pueden desprender células y material necrótico, que pueden aparecer como debris en la ecografía.
- Incrustaciones Cateterales:
- Los pacientes con catéteres urinarios permanentes pueden desarrollar incrustaciones de sales minerales y biofilm bacteriano, que pueden desprenderse y aparecer como debris.
- Infecciones Urinarias:



Características Ecográficas de los Debris:
- Ecogenicidad Variable: Los debris pueden aparecer con diferentes grados de ecogenicidad, desde hiperecogénicos (brillantes) hasta hipoecogénicos (oscuros), dependiendo de su composición.
- Movilidad: Los debris pueden moverse con los cambios de posición del paciente, especialmente si están en un líquido libre, como en el caso de la ascitis o los quistes.
- Patrón de Ecos: Los debris pueden dar un patrón de ecos internos heterogéneos dentro de una estructura quística o un líquido.

404. La Nefrocalcinosis
¿Qué es la Nefrocalcinosis?
La nefrocalcinosis se caracteriza por la acumulación de depósitos de calcio en el parénquima renal. Esta patología puede clasificarse en dos tipos principales según su ubicación anatómica: la médula y la corteza renal.
Tipos de Nefrocalcinosis
La nefrocalcinosis se caracteriza por la acumulación de depósitos de calcio en el parénquima renal y puede clasificarse principalmente en dos tipos según su ubicación anatómica:
- Nefrocalcinosis Medular:
- Ubicación: Los depósitos de calcio se encuentran en la médula renal.
- Prevalencia: Es el tipo más común de nefrocalcinosis, representando aproximadamente el 95% de los casos.
- Características: Los depósitos de calcio se localizan principalmente en las pirámides renales, especialmente en la papila renal. En las etapas iniciales, las ecografías muestran halos hiperecogénicos sin sombra acústica posterior alrededor de las pirámides medulares. A medida que la enfermedad progresa, pueden aparecer calcificaciones lineales, densas o puntiformes en la médula renal, con o sin sombra acústica posterior.
- Causas: Puede deberse a varias patologías, como el hiperparatiroidismo, la acidosis tubular renal tipo 1, y la espongiosis medular renal.
- Nefrocalcinosis Cortical:
- Ubicación: Los depósitos de calcio se encuentran en la corteza renal.
- Prevalencia: Es mucho menos común que la nefrocalcinosis medular.
- Características: La acumulación de calcio en la corteza puede asociarse a patologías como la glomerulonefritis crónica y otras enfermedades renales que afectan la corteza. En las imágenes ecográficas, las calcificaciones pueden verse como áreas hiperecogénicas en la corteza renal.
- Nefrocalcinosis Corticomedular:
- Ubicación: Los depósitos de calcio se encuentran tanto en la médula como en la corteza renal.
- Prevalencia: Es menos común y a menudo es una extensión de los depósitos medulares hacia la corteza.
- Características: Este tipo puede presentarse con características mixtas de los depósitos en la médula y la corteza, dependiendo de la extensión y distribución de las calcificaciones.
La nefrocalcinosis medular es la más frecuente y se caracteriza por depósitos de calcio en las pirámides renales.
La nefrocalcinosis cortical es menos común y afecta principalmente la corteza renal.
La nefrocalcinosis corticomedular es una forma menos común que implica la acumulación de calcio tanto en la médula como en la corteza renal.
Estas diferencias en la ubicación y características de los depósitos de calcio nos ayudan a identificar la nefrocalcinosis según su tipo, para poder facilitar una imagen detallada para el informe final del Radiólogo.
Fases de la Nefrocalcinosis Medular
1. Fase Inicial
- Descripción: Halos hiperecogénicos rodeando las pirámides medulares, similares a guirnaldas o anillos.
- Características: No hay sombra acústica posterior.
2. Fase Intermedia
- Descripción: El depósito de calcio cubre completamente las pirámides, haciéndolas más hiperecogénicas.
- Características: Ausencia de sombra acústica posterior.
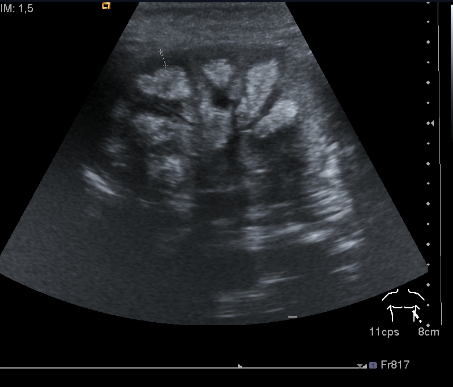
3. Fase Tardía
- Descripción: Marcada hiperecogenicidad de las pirámides con sombra acústica posterior evidente.
- Características: La ecogenicidad de la cortical renal permanece normal.
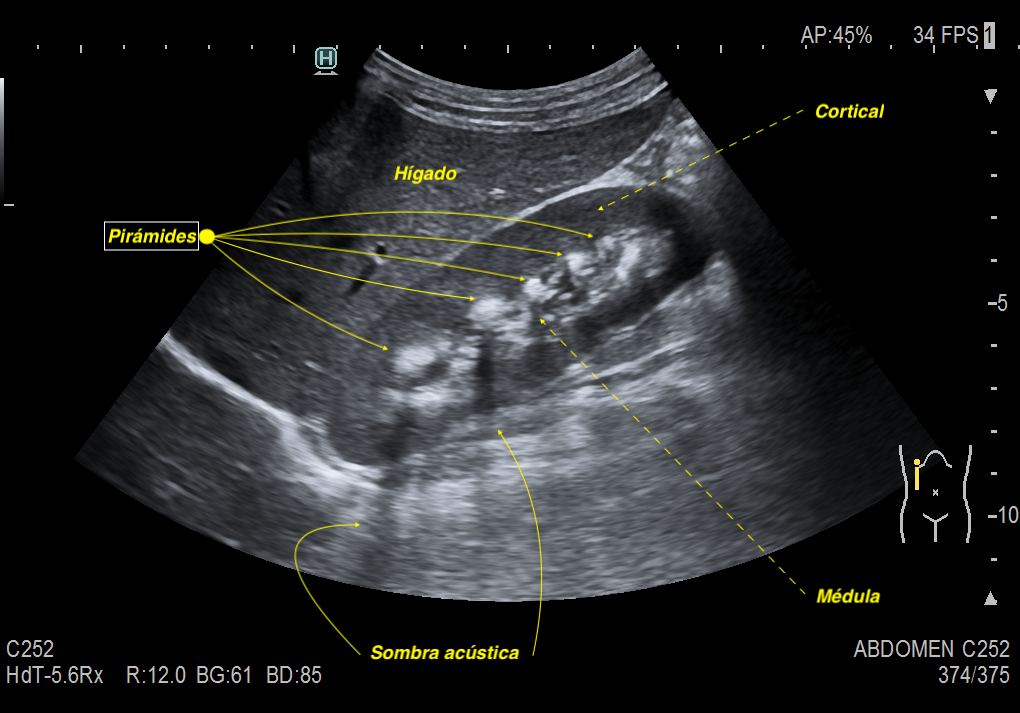
Este esquema resalta cómo la ecografía de la nefrocalcinosis medular evoluciona a través de las distintas fases del proceso, facilitando la identificación y comprensión de los cambios visuales en cada etapa.
Vale, como diferenciamos normal de patológico, mira:
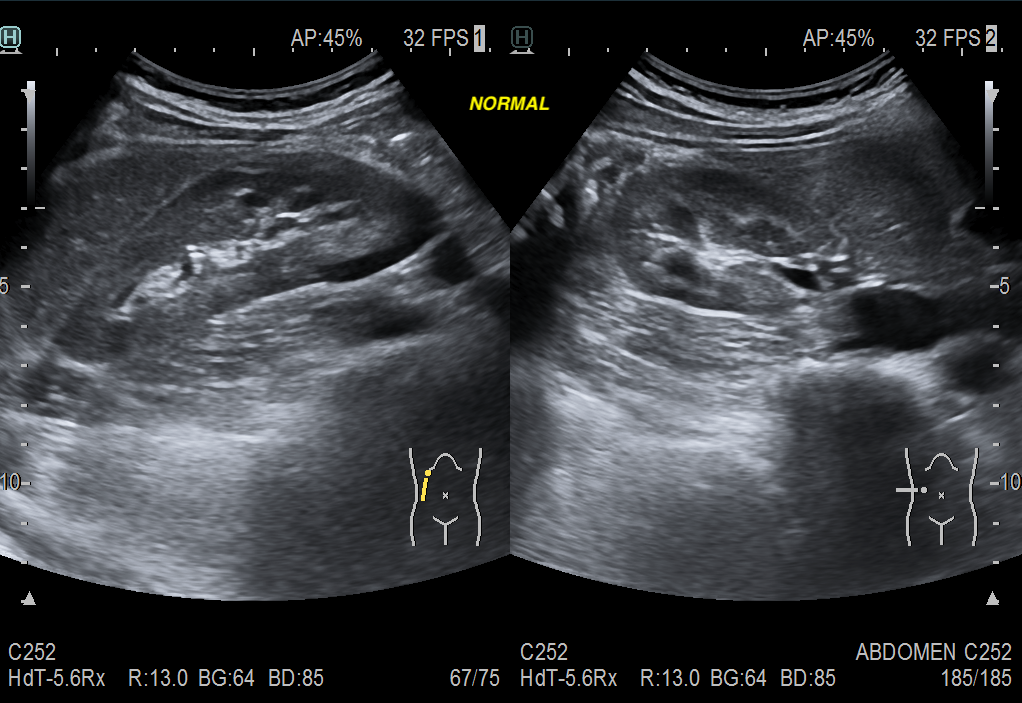
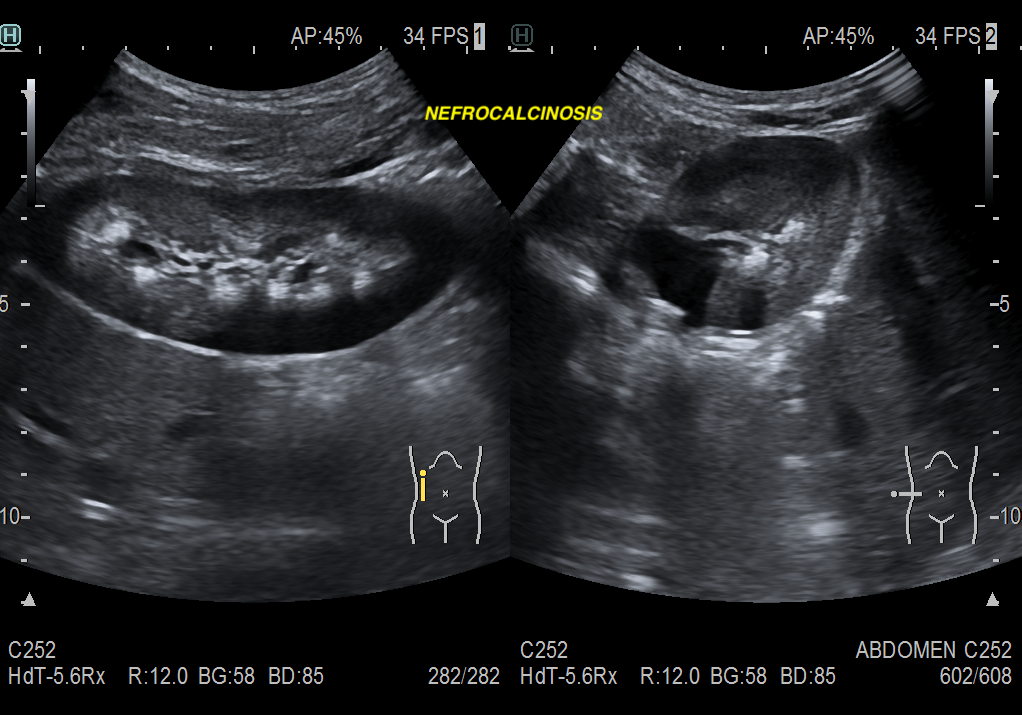
Es fundamental valorar y revisar la historia clínica del paciente, siempre tener en cuenta sus antecedentes y no confundir los signos ecográficos con litiasis renales. Esquema mental:
- Litiasis Renal:
- Hiperecogénico con sombras acústicas posteriores.
- Focal y localizado en el sistema colector.
- Nefrocalcinosis:
- Aumento difuso de la ecogenicidad sin sombras acústicas posteriores en fases iniciales, suelen ser ténues en fases tardías.
- Distribución generalizada en el parénquima renal.
Ante la mínima duda, es imprescindible consultar con el radiólogo.
403. La Revista.Mayo.
Congreso SETSS 2024. Isla de Lazareto
Mayo viene con un especial, muy especial. Dedicado al encuentro celebrado en el · congreso de SETSS en Menorca, en la isla de Lazareto. Sirva de agradecimiento a quien hace posible este tipo de eventos, a quien trabaja por esta maravillosa profesión. Te dejo el LINK por si consideras asociarte.
Para María Leal y para mí es un honor haber podido colaborar y participar en la organización. Un lujo de Equipo.
CREAMOS
402. Abril
María Leal Gondra y Antonio Lanzas Carmona os presentamos el mes de Abril de La Revista de ecografíafacil.com dedicada a los 400 Post del Blog ecografíafacil.com.
Hemos tenido la suerte de contar con nuestros queridos #amigos Mario Ortino de Associazione FASTeR y Javier Guerrero con dos entrevistas maravillosas que no os podéis perder y sus apartados habituales y mucho, mucho contenido más…
Que la disfrutéis!!
EcoTSID💞
400. Turf Toe, a propóstito de un caso clínico.
Introducción al Turf Toe: El «Turf Toe» es una lesión en el complejo capsulo-ligamentoso plantar (CPP) sesamoideo del hallux o primer dedo del pie. Es frecuente en deportistas que practican en superficies de césped artificial y se manifiesta como resultado de la dorsiflexión forzada del antepié.
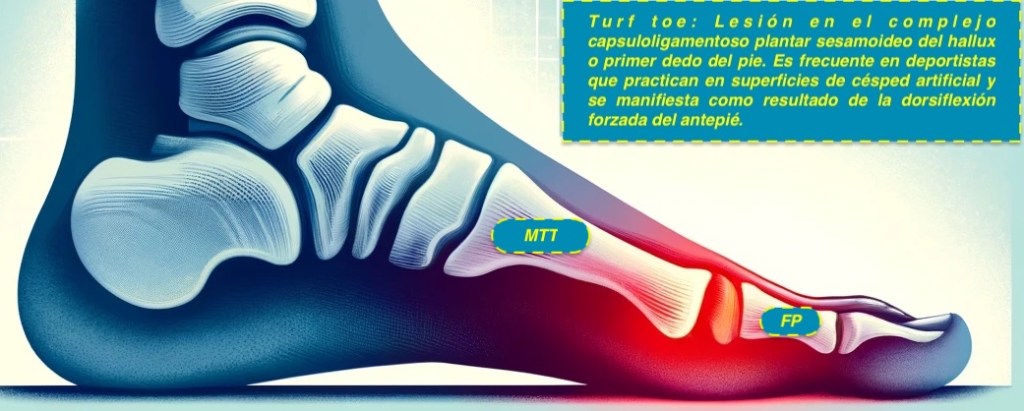
Historia y Evolución de la Lesión: Inicialmente identificada en jugadores de fútbol americano en 1976, la comprensión de Turf Toe se ha expandido para incluir lesiones en las pequeñas estructuras alrededor de la primera articulación metatarsofalángica. Hoy día, comprende un espectro más amplio de lesiones que afectan no solo a atletas de fútbol americano sino también de otros deportes.
Anatomía del Turf Toe: El mecanismo de lesión más común es la hiperdorsiflexión del primer dedo. Los sesamoideos tibial y peroneal están emparejados y unidos por un ligamento ínter sesamoideo (una extensión de la placa plantar), y estabilizados por los ligamentos metatarso sesamoideos y sesamoideo-falángicos. Estos elementos son fundamentales para la estabilidad de la primera articulación metatarsofalángica.
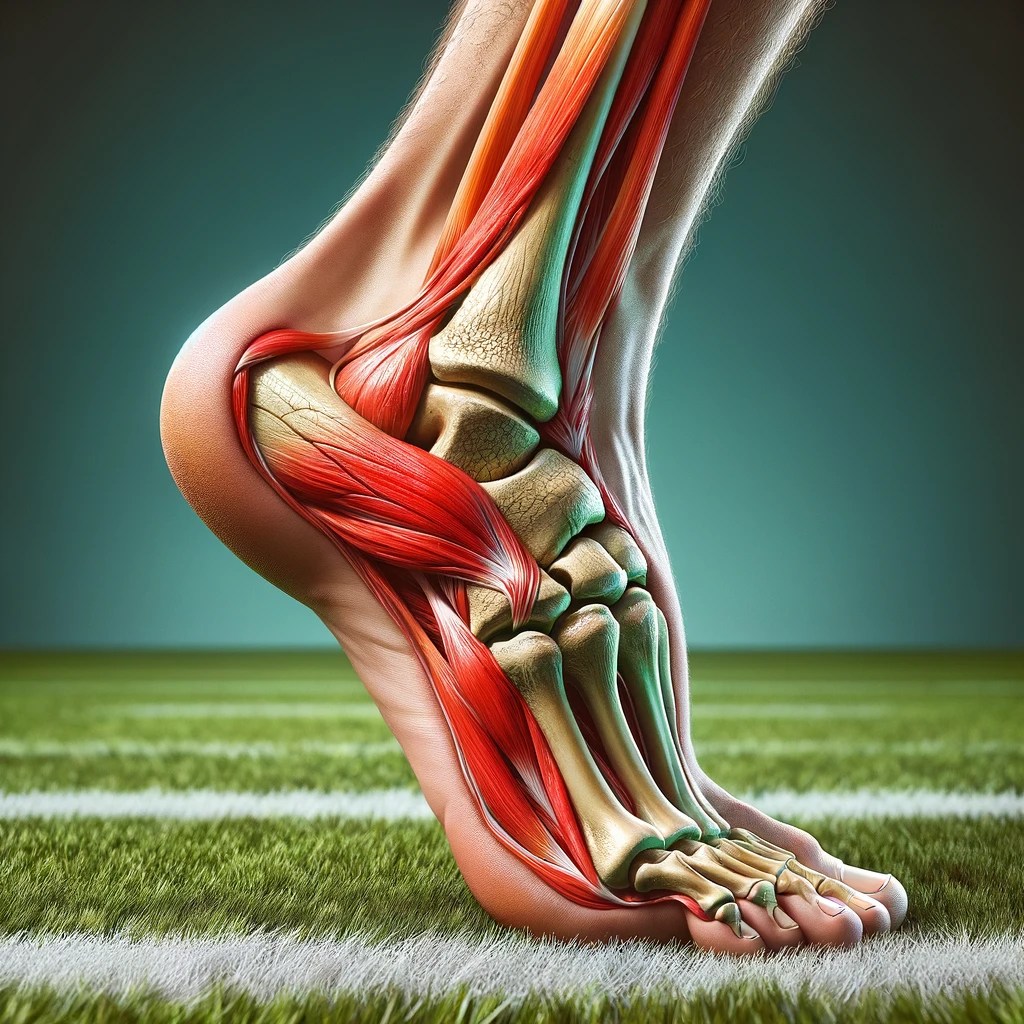
Los sesamoideos se encuentran emparejados en la superficie plantar de la cabeza del primer metatarsiano y se denominan sesamoideo medial o tibial y sesamoideo lateral o peroneo, se encuentran separados por una protuberancia ósea en la superficie inferior de la cabeza del metatarsiano llamada Crista.
Los huesos sesamoideos están fijados firmemente en su posición, se encuentran justo debajo de la base del primer hueso metatarsiano y están unidos a la falange proximal mediante ligamentos sesamoideos medial y lateral, tanto metatarsianos como falángicos. Estos huesos también están conectados por ligamentos colaterales a la primera articulación metatarsofalángica.
A veces, puede encontrarse una bolsa sinovial actuando como un cojín entre el sesamoideo medial y la piel, proporcionando una capa adicional de protección. Superficial a los sesamoideos, situada más cerca de la piel en la parte inferior del pie, se halla la almohadilla plantar metatarsiana, que contribuye a la distribución del peso y a la absorción de impactos durante la marcha.
Clasificación Turf Toe de Lesiones:
- Grado 1: Distensión capsular leve.
- Ecográficamente: engrosamiento, disminución de ecogenicidad y edema de la grasa adyacente.
- Grado 2: Erosiones parciales de la cápsula con inflamación y restricción del movimiento.
- Ecográficamente: Solución de continuidad parcial en el CPP y edema de la grasa planta
- Grado 3: Rotura total con inestabilidad articular.
- rotura completa, más frecuente en sesamoideofalángicos

Diagnóstico por Imagen: Para el diagnóstico de Turf Toe, se emplean:
- Radiografía: Para identificar avulsiones, roturas o desplazamientos de sesamoideos.
- Ecografía: Como herramienta de bajo coste para evaluar el complejo capsuloligamentoso en tiempo real (ninguna otra técnica puede hacerlo).
- Resonancia Magnética: Principalmente como técnica prequirúrgica y es Gold Standard en la evaluación avanzada.
Diagnóstico Diferencial: Es vital considerar otras afecciones como la gota, pinzamientos neurales de ramas del nervio tibial y sesamoiditis al evaluar el dolor en la primera articulación metatarsofalángica.
Presentación de Caso Clínico:
En el caso clínico que presentamos en este post número 400 de ecografía fácil, se da en una paciente de mediana edad con dolor en ambos primeros dedos de los pies focalizado en la planta de ambos dedos y de predominio derecho.
Se realiza la exploración ecográfica de ambos primeros dedos y se observa normalidad articular encontrándose tendones flexores y extensores del dedo económicamente normales, la articulación sin cambios degenerativos o artrosicos, tampoco se evidenciaron bursitis o derrames articulares, del mismo modo la placa plantar tenía un aspecto ecogénico conservado.
Durante la exploración llamó la atención que ambos ligamentos tibiales sesamoideo-falángicos estaban hipoecogénicos, pero el del pie derecho, además de ligeramente engrosado e hipoecogénico se encontraba calcificado en la porción del sesamoideo, esta calcificación era de aspecto lineal comenzaba el sesamoideo y avanzaba por el ligamento hasta la porción medial del mismo buscando inserción falángica. La paciente indicó dolor durante la exploración dinámica del estudio ecográfico que demostró movilidad conservada del CPP.
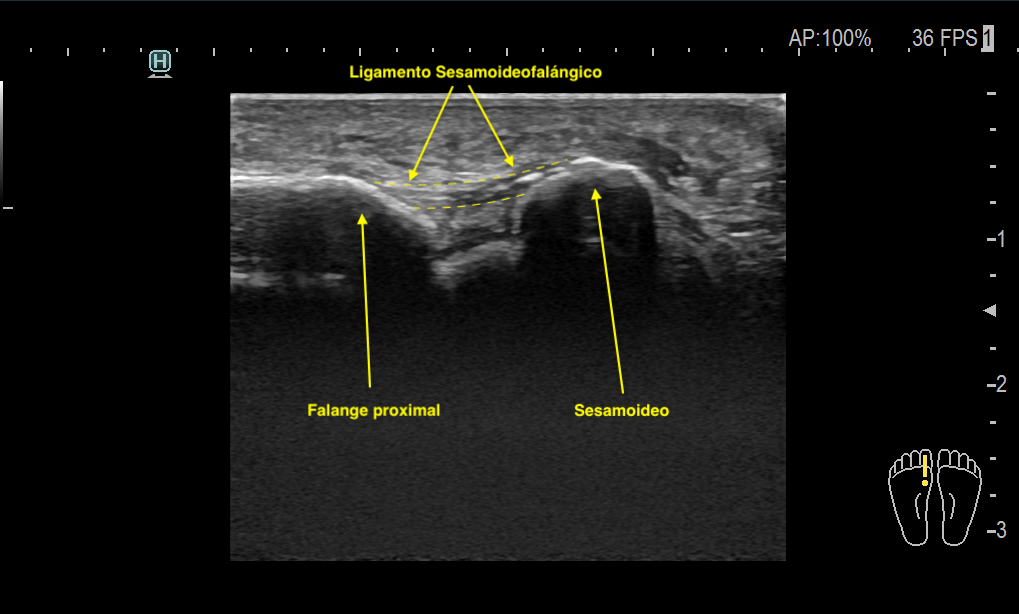
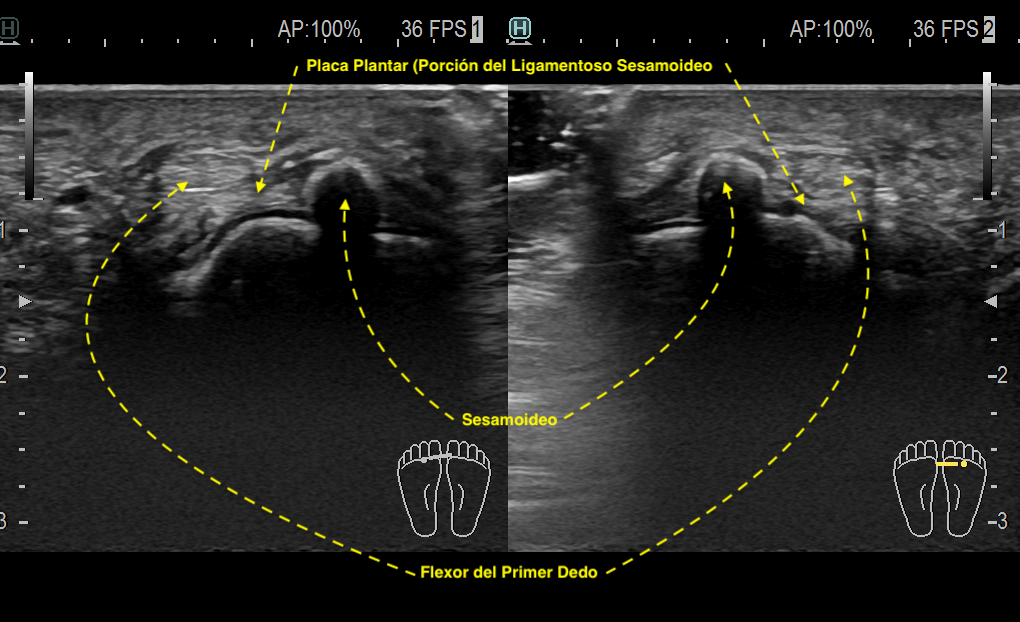
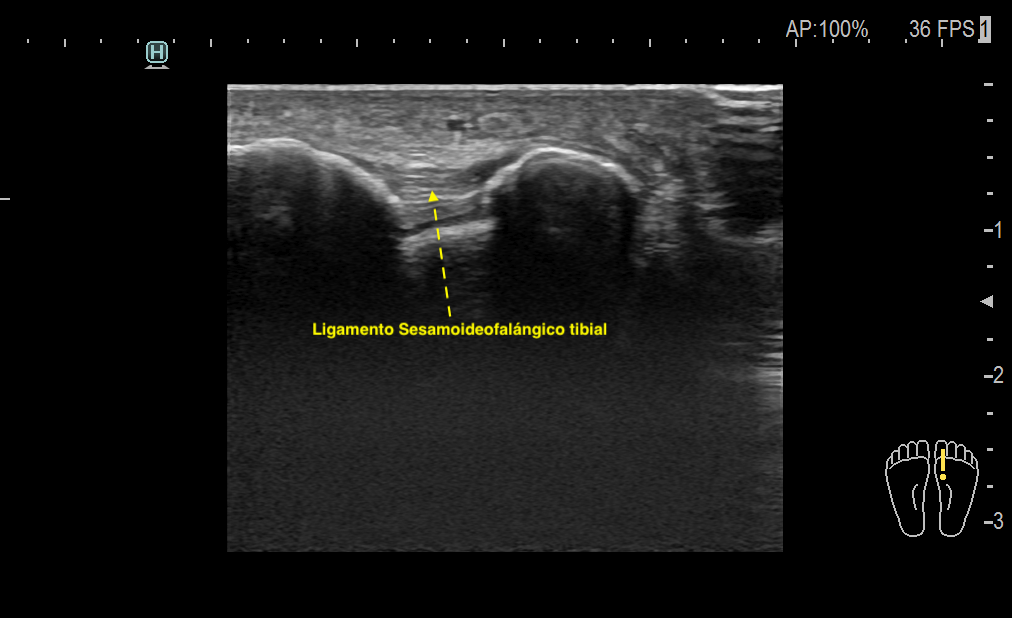
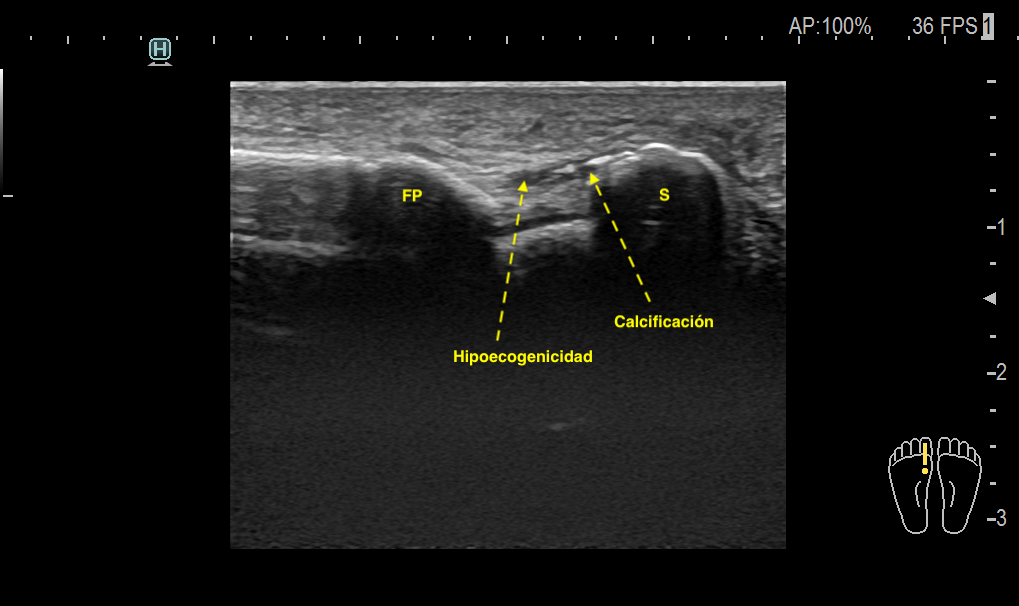
¿Cúal es la razón de las calcificaciones musculares, tendinosas o ligamentosas?, creo que en este punto y en este caso es un buen momento para exlicarlo de forma fácil.
- Metástasis Calcárea: ocurre cuando los niveles de calcio o fósforo en la sangre son elevados, y el calcio se deposita en los tejidos. Las causas pueden incluir trastornos del metabolismo del calcio como hiperparatiroidismo, enfermedad renal, o excesiva ingesta de vitamina D.
- Calcificación Distrófica: sucede incluso si los niveles de calcio en sangre son normales, pero los tejidos están dañados. La inflamación crónica, por ejemplo, debido a movimientos repetitivos o microtraumatismos, puede llevar a la calcificación distrófica en los tejidos afectados, es el de este caso en cuestión.
- Calcificación Idiopática: se forma sin una razón aparente y no está clara su etiología.
Relación con la Inflamación y Actividad La inflamación crónica juega un papel crucial en la formación de calcificaciones. Cuando un área del cuerpo está continuamente sujeta a estrés o lesiones (como en atletas o en ciertas profesiones o hábitos de vida), se produce una respuesta inflamatoria localizada. En el caso de una inflamación sostenida, el cuerpo puede intentar «curar» el tejido afectado mediante la calcificación, que es efectivamente una forma inadecuada de curación.
Las células inflamatorias, como los macrófagos, pueden secretar sustancias que atraen sales de calcio al tejido dañado, donde se acumulan y eventualmente cristalizan, formando calcificaciones.
Asociación con el Envejecimiento Con la edad, el cuerpo es menos eficiente para regenerar tejidos y manejar el estrés en las células y el tejido conectivo. El colágeno y la elastina, que proporcionan estructura y elasticidad a los tejidos, se degradan y disminuyen con el tiempo. Estos cambios pueden facilitar la formación de calcificaciones, ya que los tejidos envejecidos son más susceptibles a lesiones crónicas y microtraumatismos.
Consecuencias de las Calcificaciones Las calcificaciones pueden ser asintomáticas o pueden causar dolor y limitación en el rango de movimiento, especialmente si se localizan en las articulaciones o cerca de los tendones. En algunas situaciones, pueden requerir intervención médica, que varía desde tratamientos conservadores, como fisioterapia o antiinflamatorios, hasta procedimientos invasivos como la extracción quirúrgica.

Conclusiones: Muy importante el conocimiento anatómico de esta región en estudios donde exista metatarsalgia, sobre todo aquellas focalizadas en el primer dedo de los pies y es muy importante el estudio de todas las eco estructuras englobadas en dicha articulación metatarso falángica, con este post hemos revisado y comprobado la existencia de ligamentos muy estudiables con ecografía y que en ocasiones buscando patologías más normales que se presenten con metatarsalgia pueden quedar excluidos del estudio o pasar desapercibidos.
Diagnóstico Final: Se concluyó que la paciente sufría de Turf Toe grado 1.
ecografiafacil.com cumple 400 Posts, es absolutamente increible y motivo de agradecimiento a quienes me habeis acompañado en esta locura que empezó ya hace algo más de 4 años. Es momento de seguir, sé que el blog no tiene el ritmo de antes, con otro contenido, pero hay que seguir a veces otros caminos de crecimiento, pero todo empezó aquí y aquí voy a seguir, con la misma filosofía de este sitio, intentando difundir esta adicción que es la Ecografía desde le punto de vista de un EcoTSID, Gratis, Libre y abierto a quien quiera venir a disfrutar del contenido.
Agradezco a aquellos que, con sus comentarios, me corrigen y me ayudan a mejorar (Gracias, Javier, gracias Profe), y a quienes me animan a seguir en este camino con sus mensajes de apoyo que llegan de corazón. Y, cómo no, gracias a María Leal por compartir esta hermosa locura, los sinsabores, los desafíos y los bellos momentos de este trayecto, siempre adelante, con el objetivo nítido y fijo, porque el plan trazado seguirá en evolución permanente, independientemente de si logramos el cometido. ¡Así que seguimos adelante, decididos a alcanzar el 401…Post a Post, partido a partido!
399. ICA o ECA??
Doppler TSA.