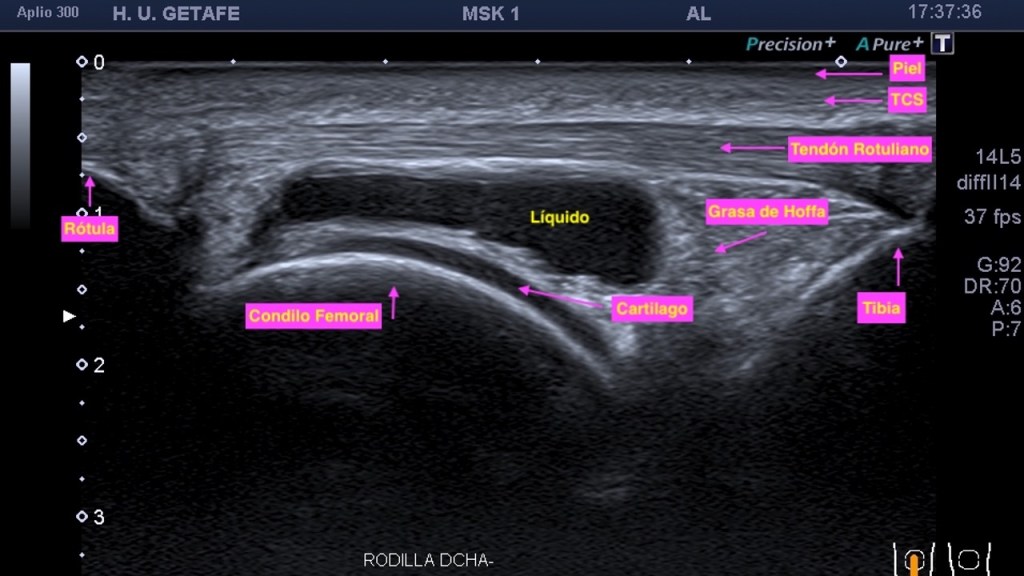
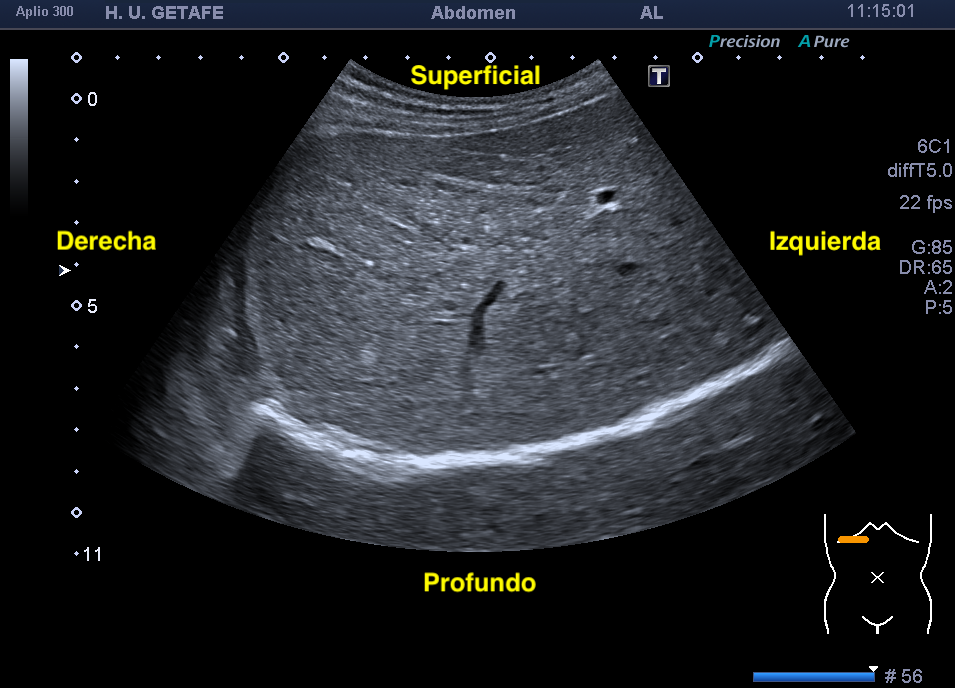
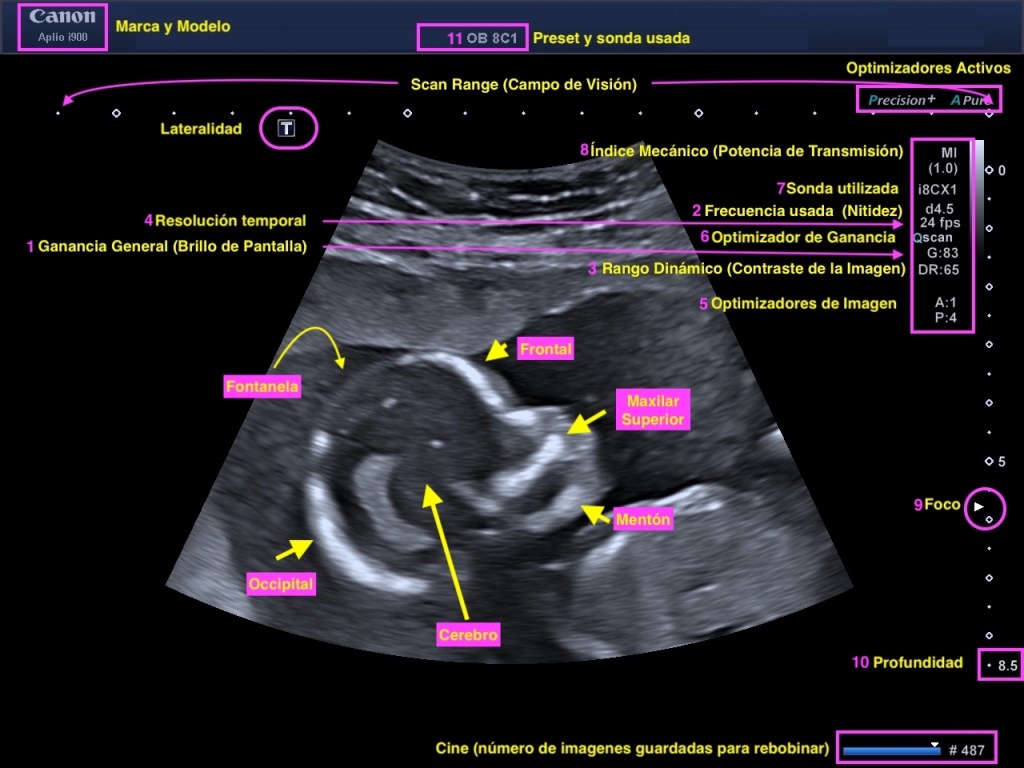
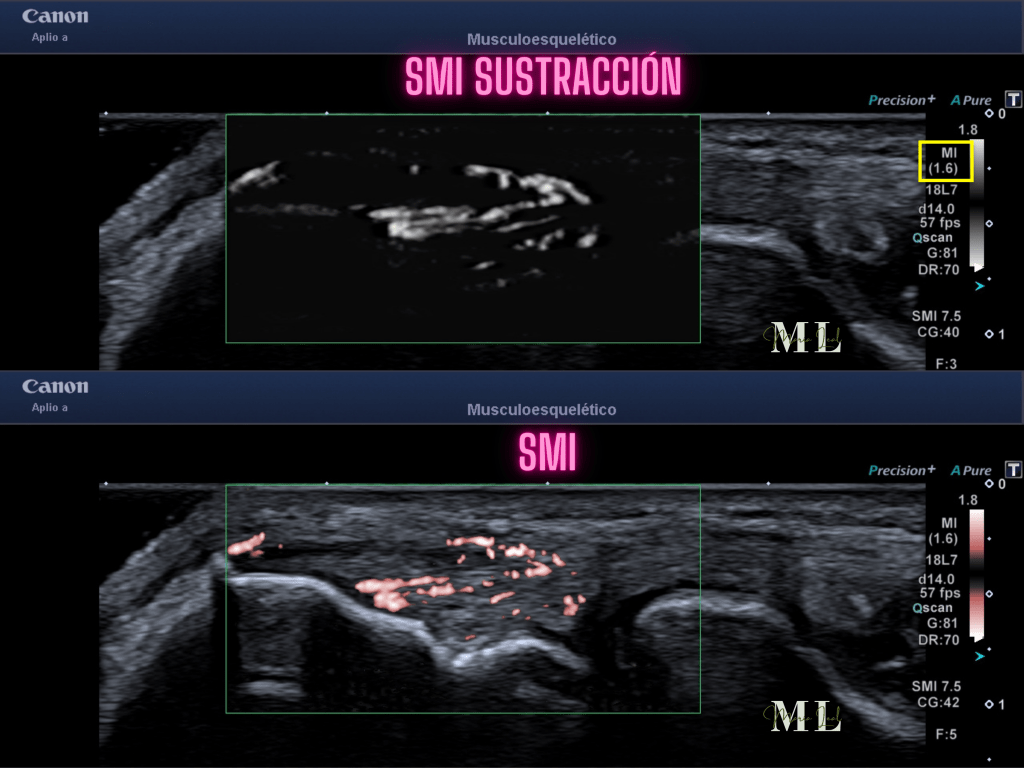
Vamos entrando en calor con esto…
Moteado Aleatorio en la Imagen Ecográfica:
- Definición:
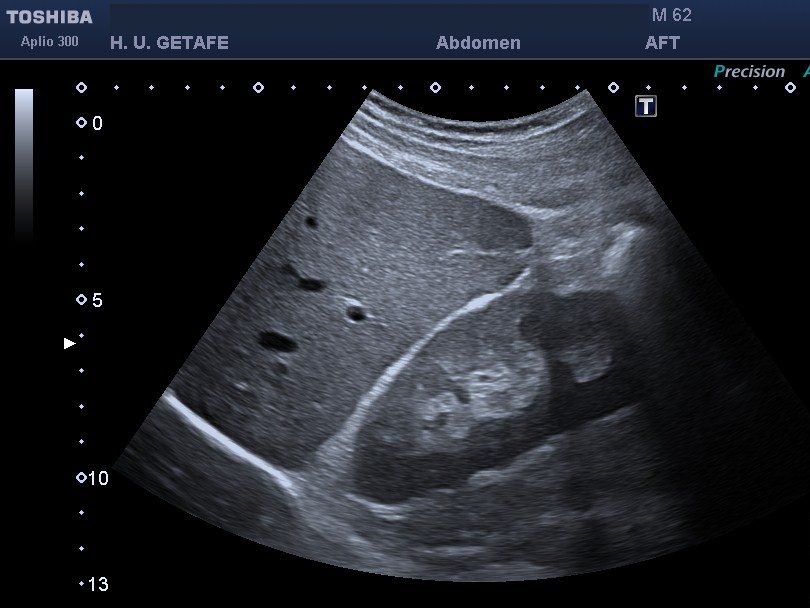
- El moteado aleatorio es un patrón granular, velo, o «ruido» que aparece en las imágenes ecográficas. Este fenómeno se debe a la interferencia de múltiples ondas sonoras reflejadas por pequeñas estructuras o imperfecciones en los tejidos. En la imagen se ve como un velo…Mira:
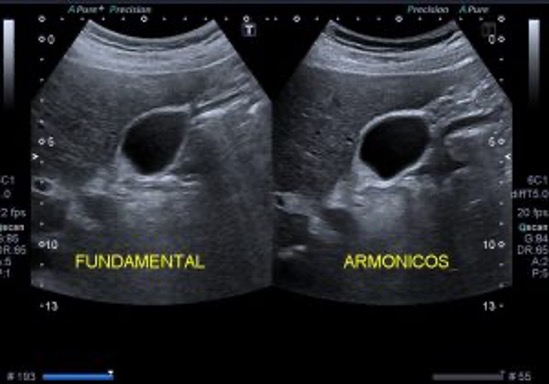
- Relación con la Imagen Fundamental:
- La imagen fundamental en la ecografía se refiere a la imagen principal que se obtiene utilizando la frecuencia de ultrasonido fundamental, que es la frecuencia de transmisión inicial. Esta imagen fundamental puede verse afectada por el moteado aleatorio, ya que el ruido puede introducir inconsistencias en la visualización de las estructuras.
Filtración del Moteado Aleatorio con Armónicos:
- Armónicos en Ecografía:
- Los armónicos son componentes de frecuencia que son múltiplos de la frecuencia fundamental utilizada en la ecografía.
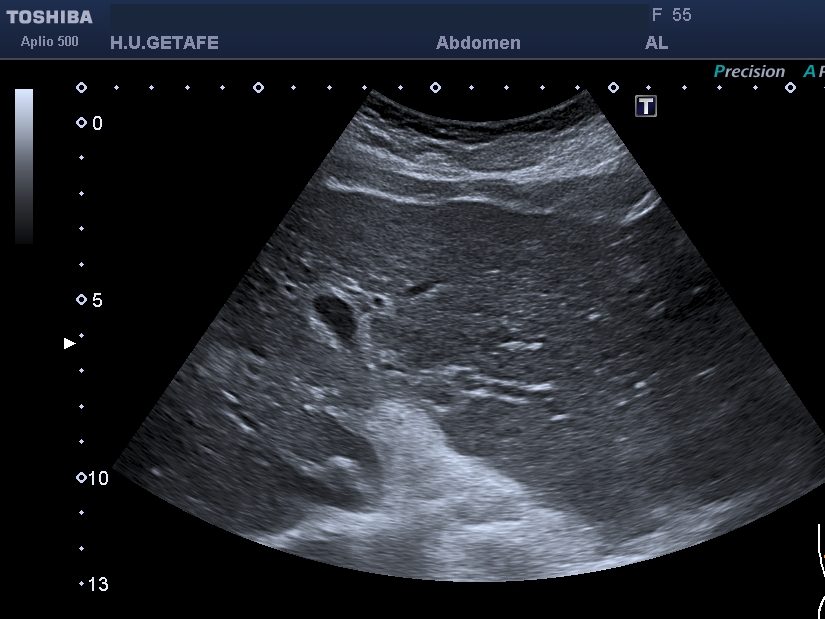
- Ejemplos de armónicos incluyen el armónico de segundo orden (2 veces la frecuencia fundamental, 2F) y el armónico de tercer orden (3 veces la frecuencia fundamental,3F). Mira:
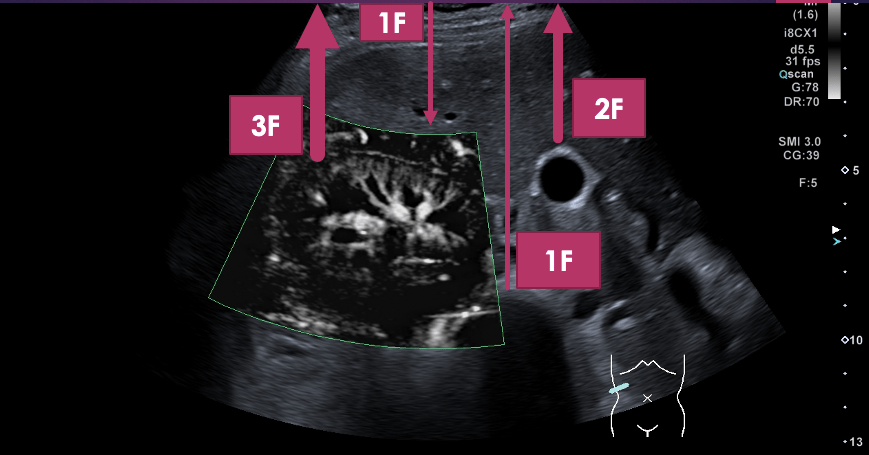
- Filtración de Moteado con Armónicos:
- Los armónicos tienen la propiedad de que tienden a disminuir la presencia de moteado aleatorio en las imágenes ecográficas.
- Al utilizar frecuencias armónicas para obtener imágenes, se pueden eliminar las reflexiones no deseadas y reducir el moteado, lo que mejora la calidad de la imagen al proporcionar una visualización más clara de las estructuras anatómicas.
- Beneficios de Filtración con Armónicos:
- Reducción del ruido y mejora de la calidad de la imagen.
- Mayor contraste y detalles en las estructuras observadas.
- Mayor precisión en el diagnóstico médico al eliminar las interferencias del moteado.
- Reduce los artefactos
- Contraprestaciones
- Disminuye la sensiblidad para detectar sombras acústicas de las litiasis, al reducir artefactos, tambien reduce los que son «útiles»
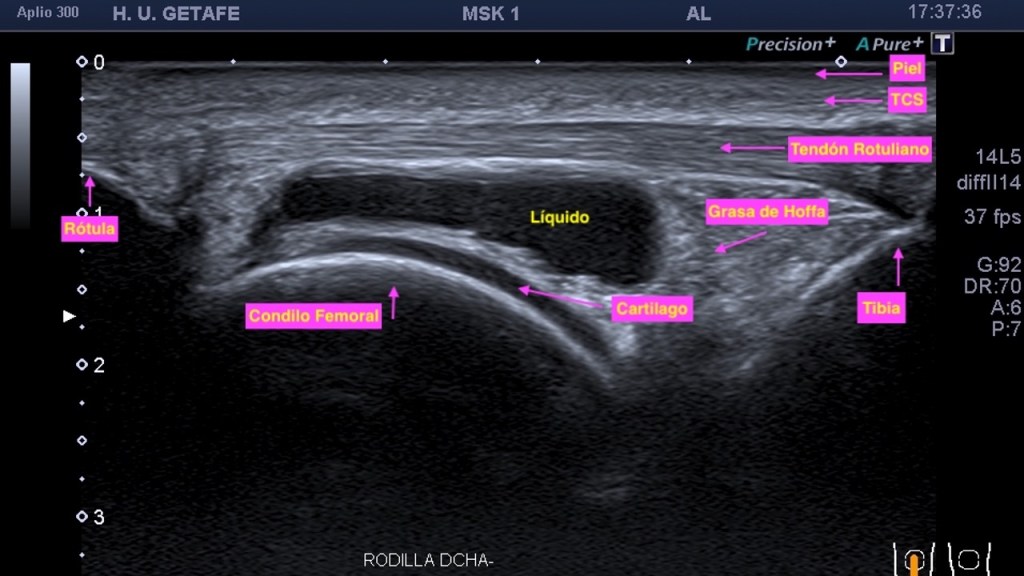
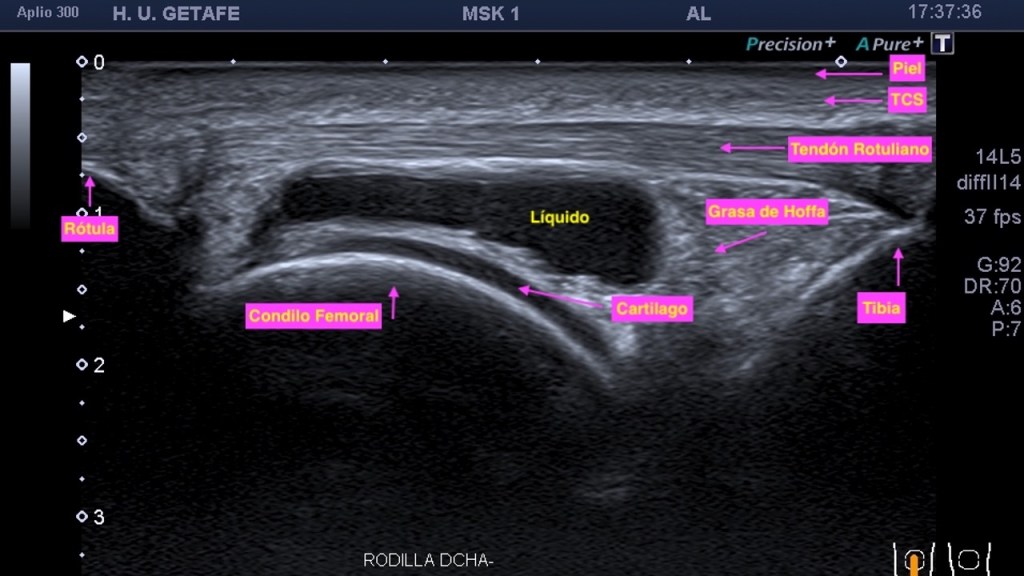
En este imagen ves la diferencia en la imagen del uso y no uso de los armónicos:
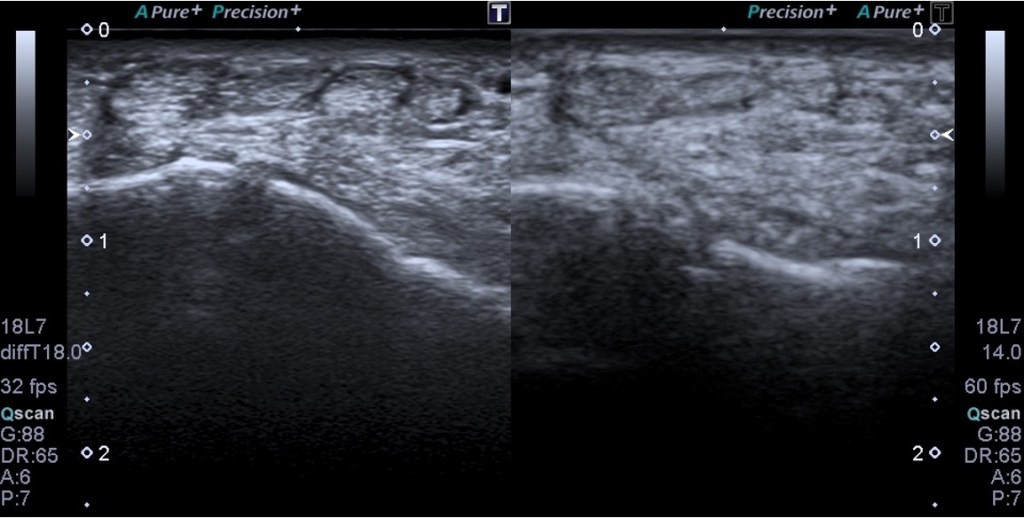
En Resumen:
- El moteado aleatorio en la imagen ecográfica es un ruido granular que puede afectar la calidad de la imagen.
- Los armónicos, al ser múltiplos de la frecuencia fundamental, pueden filtrar el moteado aleatorio y mejorar la calidad de la imagen al eliminar interferencias no deseadas. Esto es esencial para una evaluación precisa en ecografía clínica.
#Ecografía #ImagenEcográfica #MoteadoAleatorio #Armónicos #CalidadDeImagen #EcoTSIDs